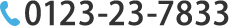膝の外側が痛い方へ 千歳青葉鍼灸整骨院

膝の「外側」が痛むあなたへーー整骨院からのアドバイスと対策
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
はじめに:膝の外側痛、意外と見逃されやすい不調
階段を降りる時、歩いている時、ジョギング中、あるいは日常動作で「膝の外側」が痛むことはありませんか?膝の痛みは多様な部位で出現しますが、外側部に痛みが出るケースは原因が多岐にわたるため、原因を正しく把握し、適切なケアを行うことが重要です。
「外側が痛い」と感じるものの、整形外科で「異常なし」といわれてしまった、あるいは湿布や痛み止めでごまかしてきた,,,という方も多いでしょう。しかし、痛みを放置すると、膝の機能低下や悪化につながる可能性があります。
今回の記事では、膝外側痛の原因とメカニズム、セルフチェック・セルフケア法、千歳市の青葉鍼灸整骨院でできるアプローチを段階的にご紹介します。読者の方が「なぜ痛むのか」を理解し、改善への道を歩みやすくなるよう、丁寧に解説します。
膝痛・膝の外側痛をめぐる統計データ

まずは、膝全体、ひいては膝痛・変形性膝関節症(OA)をめぐる統計を確認し、「膝の痛みは多くの人に共通する問題」であることを実感して頂きましょう。
1.成人における膝痛の有病率:25%程度
膝痛を訴える成人は、だいたい25%前後と報じられています。(AAFP)すなわち、4人に1人程度の割合で膝に何らかの不調を抱えている可能性があるということです。
2.変形性膝関節症(膝OA)の世界的有病率
全世界で、年齢15歳以上の人を対象にしたメタ解析では、膝OAの有病率は約16.0%と報告されています。(PMC)特に、40歳以上になるとこの割合はさらに高くなります。
3.膝OAの負担・影響:全世界で5.95億人に上り、全人口の約7.6%にあたるとの推計もあります。膝は最も影響を受ける関節の1つです。(ランセット)
これらの数字から、膝の痛みは決して「自分だけの問題」ではなく、多くの人が直面している共通課題であることがわかります。そして、部位を特定した(例えば外側)痛みであっても、無視せずに適切に対処することが重要です。
膝の外側が痛む原因・メカニズム

膝の「外側」に痛みが出る時、考えられる代表的な原因と、それぞれがどのように痛みを発生させるかを見ていきましょう。
1.腸脛靭帯(ITB)症候群
スポーツや長距離走などで頻出する原因です。腸脛靭帯は大腿筋膜張筋~膝外側部を斜めに走る靭帯で、膝を屈伸・屈曲伸展動作をする際に大腿骨外側顆部に滑走・摩擦を起こすことがあります。特に膝屈曲・伸展時に外側部に「擦れる」ような負荷がかかると、腸脛靭帯周囲の滑走不良・炎症・微細損傷が起こり、痛みとして感じられます。
2.外側半月板損傷
半月板は膝関節内のクッション役割を果たしていますが、捻り負荷や急激な動作、長期の摩耗などで外側半月板に損傷・変性が起こると、動作時に「外側に痛み」や「引っかかり感」が出ることがあります。
3.関節軟骨摩耗・変形性関節症(外側型・混合型)
変形性膝関節症といえば内側型が目立つことが多いですが、O脚変形や他のアライメント異常があれば外側関節面にも荷重ストレスがかかり、軟骨すり減りや変性が進み、膝外側にも痛みが出るケースがあります。
4.関節包・滑膜の炎症
膝外側の関節包・滑膜部にストレスがかかれば、滑膜炎・関節包の張力異常・浮腫性変化が起こることがあり、これが痛みを引き起こすことがあります。
5.腓腹筋・腓骨筋群の過緊張・筋膜連鎖
ふくらはぎの腓腹筋、腓骨筋、さらには膝外側支持に寄与する筋肉・筋膜の過緊張・癒着が、膝関節外側への牽引・ストレスとなることがあります。
6.アライメント異常・荷重偏位
O脚変形、膝外反傾向、股関節/足関節からの連鎖不良があると、荷重線が膝の外側によったり、膝外側の構造に負荷をかけやすくなることがあります。
これらの原因は単独で発生することもありますが、実際には複数要因が混在して痛みを引き起こしていることが多いです。
セルフチェックと初期対応方法
膝外側痛を感じている方向けに、ご自身でできるチェック・対応方法を以下にご紹介します。ただし、痛みが強い、腫れ・熱感・関節が動かしにくい・明らかな怪我が思い当たる場合は、医療機関の受診も検討すべきです。
・圧痛確認
膝を軽く屈曲させた状態で、膝の外側縁、腸脛靭帯の付着部、大腿骨外顆付近、外側関節列隙を指で押してみて痛みが出るか確認。
・屈伸動作での痛み
階段を降りる・しゃがみ・立ち上がり・歩行などで外側に痛みが出るか観察する。
・腸脛靭帯ストレッチ時の張り/違和感
伸ばした太ももの外側・臀部に張り感を感じるかどうかをチェック。
・O脚傾向・アライメント確認
立位で両足の間隔、膝・足首の位置関係を鏡で観察。脚のズレ・外反傾向がないかをチェック。
・筋バランス確認
ふくらはぎ・腓骨筋や外側支持筋(外側広筋・腸脛靭帯支える筋)に力を入れた時、痛み・違和感が出るかどうか。
・負荷軽減/休息
痛み出している時は無理な運動や過度な膝屈伸を控え、膝にかかるストレスを軽くする。
・冷却(アイシング)
炎症期には15~20分程度、膝外側部を冷やすことで炎症・腫れを抑える。
・ストレッチ
腸脛靭帯、外側大腿四頭筋、腓骨筋群の軽いストレッチを痛みの出ない範囲で行う。
・サポーター・テーピング
膝外側のサポート感を出すようなサポーター、または適切なテーピングを併用し、膝関節の不安定な動きを抑える。
・歩行・姿勢意識
痛みの出ない範囲で、支持筋の軽い筋トレ(外側広筋、腓骨筋、股関節外転筋など)を行う。ただし痛みが悪化するようなら中止。
これらはあくまで応急的・基礎的な対応です。根本改善には正確な評価と段階的な施術が必要です。
整骨院でのアプローチ

千歳市の青葉鍼灸整骨院では、以下のようなステップで膝外側痛に対してアプローチを進めます。
1.評価・アセスメント
・痛みの正確な部位(圧痛点・可動域の制限部位)を確認。
・膝アライメント・軸ズレの評価
・股関節・足関節・骨盤の連鎖評価
・筋力バランスチェック:腸脛靭帯支える筋、外側支持筋、ふくらはぎ筋群など
・歩行・動作分析(しゃがみ・ステップ動作など)
2.軟部組織調整・筋膜リリース
腸脛靭帯・大腿外側筋・腓骨筋・外側支持筋群・ふくらはぎ筋など、過緊張・癒着の疑われる部位に対して、筋膜リリースや手技で弛緩処置を行います。
3.アライメント調整・荷重再配分
O脚・外反傾向がある場合は、脚のズレ、股関節・足関節からの連鎖調整、必要に応じてテーピングなどの併用を行います。
4.筋力強化・運動指導
特に以下のような筋力・コントロール系トレーニングを取り入れます。
・外側支持筋強化:外側広筋、腸脛靭帯支持に関与する筋の収縮訓練
・股関節外転筋訓練:大腿外側を安定させ、膝荷重線を改善する
・バランストレーニング:片足立ち、不安定面上での制御トレーニング
・歩行・ステップ動作指導:膝外側にストレスをかけない正しい動作フォームを習得
5.物理療法・補助療法
痛み・炎症期には、超音波、温熱療法、微弱電流治療、マイクロ波などを併用し、疼痛軽減・血流改善を図ります。
6.段階的リハビリと復帰支援
痛みが落ち着いたら段階的に運動強度を上げていき、日常復帰/スポーツ復帰を目指します。
7.メンテナンス・再発予防
痛みが改善しても、再発させないために定期的なチェック・ストレッチ、筋力維持・調整を継続していきます。
8.必要時の他科連携
外側痛が改善しない、腫れ・引っかかり感・ロッキング・動かせない範囲があるなどの症状を呈する場合は、整形外科でのMRI/レントゲン検査や専門医との連携を検討します。
最後に
膝の外側の痛みでお困りの方は、早めにご相談ください。「痛みを無くすだけでなく、安心して動ける膝」を一緒につくっていきましょう。


膝の内側が痛い方へ 千歳青葉鍼灸整骨院

膝の内側が痛む方へーー整骨院からのアドバイスと対策
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
なぜ「膝の内側」が痛むのか?
膝の痛みは、部位によって原因や対応が異なることが多く、その中でも膝の内側に痛みを感じるケースは意外と頻度が高く、生活やスポーツに支障をきたす方も多くおられます。
「歩くと膝の内側がズキッとする」「階段降りると膝の内側が痛む」「運動後、膝を内側に押すような痛みが出る」などの症状は、軟部組織・骨・靭帯・関節包・軟骨構造・筋肉バランスなど、複数要因が絡んでいる可能性があります。
整骨院としては、痛みを和らげるだけでなく、再発しにくい膝の使い方・姿勢・筋バランスを整えることが目標です。今回の記事では、膝の内側痛の背景、原因、セルフケア、予防法、整骨院でできるアプローチを中心にご紹介します。また、膝痛に関する統計データも交えて、お伝えしていきます。
膝痛・内側痛に関する統計データ(日本・世界規模での傾向)

以下、膝痛全体や変形性膝関節症、痛み部位分布に関する統計を挙げます。
1.慢性膝痛の有病率(日本・中高年層)
日本の中高年(40~79歳)を対象とした疫学研究では、慢性膝痛を訴える人の割合は、10.7%と報告されています。このデータは、膝痛が比較的広範囲に存在する健康課題であることを示しています。(PMC)
2.日本における膝関節症と症候性膝痛の傾向
日本の大規模コホート研究”ROAD調査”などによれば、X線的な膝関節の変形(変形性関節症:OA)を持つ人の割合は高く、膝痛を伴う人、つまり症候性変形性膝関節症(痛みを伴う膝OA)の割合は、一定割合存在することが指摘されています。また、女性、年齢、肥満などがリスク因子としてしばしば挙げられています。
3.膝痛発症率・男女差・全体割合
米国を含む複数国の研究では、成人の膝痛訴える割合(有症状性膝痛)は約25%程度といわれています。(AAFP)
さらに、X線的な変形や痛みの発生リスクを追った縦断研究では、年齢や性別・BMI・生活様式が影響を与えると報告されています。
これらの統計を背景に、「膝痛(特に内側痛)」が決して稀なものではなく、多くの人にとって身近な問題であることを理解して頂けると思います。
膝の内側痛が起こるメカニズム・関係因子

膝の内側が痛む場合、注目すべき主な構造・要因を以下のように整理できます。
1.内側側副靭帯(MCL)のストレス
膝の内側を支える主要な靭帯であるMCLは、膝が外側から押されるような力を受けた時に緊張します。スポーツでの接触や急な方向転換、膝関節の不安定性があれば、この靭帯にストレスがかかりやすくなります。
2.内側半月板・半月板損傷
半月板は膝のクッション・安定化構造として働きます。内側半月板に損傷・変性があると、膝の内側に疼痛や引っかかり感・違和感が出ることがあります。特に膝を曲げたり捻じったりする動作で症状が強くなることが多いです。
3.軟骨摩耗・変形性膝関節症(内側型膝OA)
膝関節の内側には荷重がかかりやすく、変形性関節症(OA)の進行もこの部位で目立つことがあります。内側関節面の軟骨すり減り、関節列隙(関節の隙間)が狭くなる変化が進むと、特に荷重時に内側部に痛みが出やすくなります。実際、X線変形所見を持つ人と痛みを伴う人は相関性が指摘されています。
4.アライメント(膝の傾き・軸・ずれ)・歩行運動連鎖
O脚傾向、膝内旋・内転方向のずれ、股関節/足関節からの連鎖異常などがあると、膝の内側にかかる荷重・ストレスが増えやすくなります。荷重ラインが本来より内側に入り込み、内側軟部組織に負荷が集中するパターンです。
5.筋力バランス・支持組織の弱さ
内側支持に関わる筋肉(内側広筋・内転筋群・大腿四頭筋全体・ハムストリングスや腓腹筋など)や靭帯・腱の協調が悪いと、動作中に膝の安定性が低下し、その結果、内側部への過負荷が起きやすくなります。
6.過負荷・反復ストレス
歩行・階段昇降・ランニング・重量物の持ち運びなど、日常動作の反復ストレスが、もともと弱い内側部組織に蓄積され、痛みを引き起こすことがあります。特に変形性変化が進行傾向にある方では、症状が発症・憎悪しやすいです。
また、痛み部位が「内側か、広く散らばってか」などによって臨床像や対応の方向性が変わるという研究もあります。たとえば、慢性膝痛患者を対象とした調査では、痛みの位置(内側・外側・前方・後方など)により機能性や疼痛・運動制限・生活の質への影響が異なるという報告もあります。
さらに、内側荷重を示す力学指標(KAM:膝内反モーメント)と痛み強度との関連を分析した研究でも、KAM指数が痛みと相関する可能性が示唆されています。
これらを総合すると、膝の内側痛は「構造変化✖荷重バランス✖筋肉/靭帯支持力✖動作連鎖」の複合影響で起きやすく、また一因だけを治療しても十分な改善が得られにくいことが多いです。
整骨院でのアプローチ
千歳市の青葉鍼灸整骨院では、以下のようなステップで膝内側痛にアプローチしていきます。
1.評価・アセスメント
・痛み部位の明確化(圧痛・可動域異常・不安定性)
・膝のアライメント・軸ズレ評価
・股関節・足関節・骨盤の連鎖評価
・筋力バランスチェック(内側広筋・大腿四頭筋・内転筋・ハムストリングスなど)
・日常・動作パターン分析(歩行・階段昇降・しゃがみ動作など)
2.筋膜リリース・軟部組織調整
膝周囲、太もも・ふくらはぎ・腸脛靭帯・膝包・内側靭帯周辺など過緊張・癒着が考えられる部位を筋膜リリースや手技で調整します。
3.関節モビライゼーション(可動域誘導)
膝関節・脛骨・大腿骨間の滑走性改善、内側関節間隙への荷重誘導など、関節可動域の改善を図ります。
4.アライメント調整・支持性強化
O脚傾向・膝内旋・外旋ずれを戻して股関節が使えて殿筋が働きやすい位置での安定性を体の感覚として認知してもらえるように刺激を入れます。
5.物理療法・補助療法
痛みや炎症期には、超音波治療・マイクロ波・ホットパック・微弱電流治療などを併用することもあります。
6.定期メンテナンス・フォローアップ
痛みが落ち着いた後も、定期的なチェックとメンテナンス(柔軟性維持・筋力調整)を行い、再発防止を図ります。
7.他科連携の判断
もし内側痛が強く、改善が見られない場合や「引っかかる感じ」「腫れ・膝ロッキング・膝の引き伸ばし不能」などの症状があれば、整形外科で半月板損傷・靭帯損傷・変形性変化の画像検査を検討すべきです。
まとめ
・膝の内側に痛みを感じる方は、靭帯・半月板・軟骨変性・アライメント異常・筋バランス不良など複数因子が関与している可能性があります。
・統計データからみても、膝痛(特に加齢者・中高年層での膝関節症)は比較的高頻度な健康課題であり、その中で内側痛を訴える方も一定数存在します。
・整骨院では、筋膜・軟部組織調整、関節可動域改善、アライメント調整など組み合わせて改善を目指します。
・痛みが強い・長く続く・膝が引っかかる・動くが制限されるといった場合は、早めに専門医との連携も視野に入れましょう。
もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


膝痛は足首が原因? 千歳青葉鍼灸整骨院

足首が硬くて膝を使い過ぎる人へーー膝の痛みを予防するためのアドバイス
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「最近、膝が疲れやすい」「運動するとすぐに膝に違和感が出る」ーーそんなお悩みを抱えている方の中には、実は足首の硬さが原因となっているケースが少なくありません。足首の可動域が制限されると、歩行や運動時の衝撃を上手く分散できず、その負担が膝に集中してしまいます。整骨院にはこのようなお悩みで来院される方が多く、体の使い方を見直すことが根本的な改善につながります。
今回の記事では、足首の硬さが膝に与える影響をわかりやすく解説し、日常でできる予防法や整骨院での取り組みについてご紹介します。また、関連する統計データも併せて紹介することで、より理解を深めていただけるようにしました。
足首の役割と膝への影響
足首(足関節)は、歩く・走る・しゃがむといった動作をスムーズに行うために非常に重要な役割を果たしています。特に「背屈(つま先を上げる動き)」の柔軟性が不足すると、膝や股関節で無理に動きを補うことになり、膝のオーバーユースにつながります。
例えば、スクワット動作を思い浮かべてください。足首が硬いと、かかとが浮いたり、膝が必要以上に前へ出たりして、膝関節に過剰な負担がかかってしまいます。
足首の硬さによって起こりやすい膝のトラブル
1.膝前面の痛み(ジャンパー膝、膝蓋腱炎)
足首が曲がらないことで、ジャンプや階段動作時に膝蓋腱へ強い負担がかかります。
2.半月板や靭帯の損傷リスク
動作の衝撃を足首で吸収できないと、膝の関節内構造が衝撃を受け止める形になり、長期的な損傷を引き起こす恐れがあります。
3.変形性膝関節症の進行促進
足首の硬さが原因で膝の動き方が不自然になると、関節軟骨の摩耗が進みやすくなります。
足首・膝に関する統計データ

膝や足首の状態と痛みの関係は多くの研究で明らかになっています。ここでは参考になるデータを3つ紹介します。
・日本整形外科学会によると、40歳以上の日本人の約4,000万人が変形性膝関節症を有していると推定され、その多くが下肢の柔軟性低下と関連していると報告されています。(日本整形外科学会)
・スポーツ選手における調査では、足関節の可動域制限がある人は膝前面痛の発生率が有意に高いことが示されています。(NCBI)
・厚生労働省の国民生活基礎調査によると、日本人が訴える自覚症状の中で腰痛に次いで膝の痛みが多い事が報告されており、膝痛は国民的な健康問題となっています。(厚生労働省)
これらの統計からもわかるように、膝への負担を減らすには足首の柔軟性が非常に重要です。
整骨院でのアプローチ

千歳市の青葉鍼灸整骨院では、以下のような施術や指導を行い、足首と膝のバランスを整えていきます。
1.足首周囲の筋膜リリース
硬くなったふくらはぎやアキレス腱周囲を緩め、足首の動きを回復させます。
2.関節を動かす
足関節の可動域を広げるために足首に体重をかけたりして関節のアライメントを調整していきます。その結果、膝へのストレスが軽減されます。
3.セルフケア指導
自宅でできるストレッチやエクササイズを取り入れることで、再発を防ぎます。
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
自宅でできる足首ケア
膝を守るためには、自宅でのケアも欠かせません。
・ふくらはぎのストレッチ
壁に手を突いてアキレス腱を伸ばす動作を30秒ずつ繰り返します。
・足首回し
椅子に座って足首を大きく回すことで関節の潤滑を高めます。
・タオルストレッチ
タオルを足裏にかけてつま先を手前に引き、背屈方向の柔軟性を回復させます。
まとめ
足首が硬いことで膝に過剰な負担がかかり、膝痛のリスクが高まることは多くの研究や臨床現場で確認されています。膝の痛みを訴える方の中には、膝そのものだけでなく「足首の柔軟性」に問題が隠れているケースが多いのです。
千歳市の青葉鍼灸整骨院では、足首と膝の両方をチェックしながら施術を行い、正しいカラダの使い方へ導いていきます。膝に不安を感じている方は、まず足首の状態を見直すことから始めてみましょう。気になる症状や困っている事などありましたら、お気軽にご相談ください。


生理による腰痛 千歳市青葉鍼灸整骨院

生理による腰痛に悩む女性へーー整骨院からのアドバイス
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「生理の時期になると腰が痛い」「普段は平気なのに、生理前後だけ腰が重だるくなる」ーーそんなお悩みを抱える女性は少なくありません。毎月のことだからと我慢してしまう方も多いですが、実は生理に伴う腰痛には体のメカニズムや生活習慣が深く関係しています。整骨院として、体のバランスを整える視点からできる事、日常生活で取り入れられるセルフケアをお伝えします。
生理と腰痛の関係を示す統計

まずは、生理に伴う腰痛がどれほど多くの女性に起こっているのか、データでみてみましょう。
1.生理痛・PMSの症状として腰痛がある割合
漢方薬メーカーが行った調査では、回答者のうち55.8%が「腰痛」を感じていると答えています。半数以上の女性が月経関連で腰痛を経験しているのです。(ツムラ調査)
2.月経随伴症状としての腰痛
国内の研究によると、女性の約6割が月経に関連した腰痛を経験しているという報告もあります。(科研費データベース)
3.腰痛全体の有病率と女性の割合
厚生労働省の調査によると、腰痛を自覚している人は人口千人当たり276.5人。そのうち女性は304.2人、男性は246.7人と、女性に多い傾向が示されています。(日本カイロプラティック)
これらのデータからもわかるように、「生理に伴う腰痛」は決して珍しい症状ではなく、多くの女性が日常的に悩んでいるのです。
生理で腰痛が起こる理由

生理の時期には「プロスタグランジン」という物質が分泌されます。これは子宮を収縮させ、経血を排出する働きがありますが、その作用が強く出ると骨盤周囲の筋肉が緊張し、腰に痛みを感じやすくなります。また、靭帯を緩める「リラキシン」の影響もあり、骨盤の安定性が低下して腰部に負担がかかりやすくなります。
生理中は血行が滞りやすく、腰まわりの筋肉に栄養や酸素が行き届きにくくなります。その結果、筋肉が硬直しやすくなり、痛みにつながるのです。冷えやむくみも腰痛を悪化させる要因です。
生理痛でお腹を抱え込むような姿勢を取ったり、動くのを控えたりすることで、腰に余分な負担がかかります。特に体幹や骨盤周囲の筋肉が弱い方は、わずかな姿勢の崩れでも腰に痛みを感じやすくなります。
子宮内膜症や子宮筋腫などの疾患が原因で、腰痛が出る場合もあります。強い痛みが長く続く場合は、整骨院だけでなく婦人科での検査も必要です。
自宅でできるセルフケア
整骨院に来られる前に、自宅で試せるケアもたくさんあります。
・ストレッチ:太もも裏やお尻の筋肉を軽く伸ばすと、腰の緊張が和らぎます。
・温める:湯たんぽやカイロで腰や下腹部を温めると血流が改善します。
・正しい姿勢:長時間のデスクワークでは骨盤を立てて座ることを意識しましょう。
・軽い運動:ウォーキングやヨガなど、無理のない範囲で体を動かすと血流が良くなります。
・冷やさない工夫:腹部や腰を冷やさない服装を心掛けることも大切です。
これらは「応急的な対策」には有効ですが、根本的な改善のためには専門的なケアが必要です。
整骨院でのアプローチ
青葉鍼灸整骨院では、生理に伴う腰痛に対して次のようなサポートが可能です。
1.骨盤・姿勢の調整
骨盤や腰椎のバランスを取りやすくするため、使いづらくなっている筋肉には刺激を入れて活性化させ、使い過ぎている筋肉には緊張が取れるようなエクササイズを入れ、腰への負担を減らします。
2.筋肉・筋膜の調整
腰・お尻・腹部の緊張を緩め、血流を促進します。腸腰筋や臀部のリリースは特に有効です。
3.温熱療法や電気療法
血流を改善し、痛みを和らげるためにホットパックや低周波治療を行います。
4.セルフケア指導
自宅でできるストレッチや生活習慣の工夫を提案し、再発予防をサポートします。
5.周期に合わせたケア
「生理前になると腰が重くなる」という方には、その時期を見越して体を整えるケアを計画的に行うこともできます。
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
まとめ
生理による腰痛は、多くの女性が経験する症状です。ホルモンバランスや血流、姿勢の変化などが複雑に関係して起こるため、ただ痛み止めでやり過ごすだけでは根本的な改善にはつながりません。
千歳市の青葉鍼灸整骨院では、骨盤や筋肉のバランスを整えることで、生理に伴う腰痛を和らげるサポートが可能です。また、生活習慣やセルフケアを組み合わせることで、より快適に月経期を過ごせる体作りができます。
「毎月の腰痛を少しでも軽くしたい」「生理のたびに不調で仕事や家事が辛い」という方は、ぜひ一度整骨院にご相談ください。女性特有の症状だからこそ、一緒に寄り添いながら改善を目指していきましょう。


歩きすぎで膝痛 千歳市青葉鍼灸整骨院

「歩きすぎて膝が痛い」あなたへーー整骨院からのメッセージ
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「今日は沢山歩いたから、膝がズーンと重くて痛い」「歩き出すと膝の内側がチクッとする」「長時間歩くと膝がこわばって曲げにくくなる」ーーそんな経験はありませんか?
歩くこと自体は健康維持に大切ですが、過度に歩くと膝には相応の負荷がかかります。その負荷が積み重なって、慢性的な痛みや違和感につながることもあります。今回は、「歩きすぎによる膝痛」に焦点を当て、原因・対処法・整骨院でできる事・セルフケアを解説します。
なぜ”歩きすぎ”で膝が痛くなるのか?メカニズムと原因

歩行は膝に体重の何倍にもなる圧がかかる動作です。特に長時間歩いたり、速度を上げたり、坂道・階段などの負荷がある道を歩いたりすると、膝関節面にかかる接触応力が高くなります。ある研究では、歩行動作は階段昇降・立ち上がりよりも高い膝関節への負荷を生じさせると報告されています。
このような高ストレスが繰り返されると、軟骨や半月板、関節内滑膜(関節を覆う膜)などに摩耗・刺激・微小損傷が起こり、炎症や疼痛を引き起こします。
過負荷が続くと、関節の滑膜(関節を包む膜)が刺激されて炎症を起こしやすくなります。炎症により滑膜からの液体産生が過剰になると、関節腔内に水(関節液)がたまり、腫れや張りを感じることがあるため、動かすたびに違和感・圧迫感・痛みを感じることがあります。
膝関節を支える筋群(大腿四頭筋、ハムストリングス、内側広筋・外側広筋など)が適切に働いていないと、歩行時に膝関節を受け止めきれず、不要なストレスが関節荷重部分に集中することがあります。また、膝軸・下肢アライメント(O脚・X脚傾向など)のずれがあると、歩行のたびに特定部位に過負荷をかけやすくなります。
もともと軟骨のすり減りがあったり、半月板損傷・靭帯損傷の既往があったりすると、耐性が弱くなっており、歩きすぎによって症状が顕在化しやすいです。変形性膝関節症(膝OA)が進行している人も、少しの過負荷で痛みが出やすい状態にあります。変形性膝関節症は年齢とともに有病率が高まることがわかっており、40歳以上では男性で約42.6%、女性で約62.4%と報告されています。
さらに、歩行量が多い人は、ある調査で「総身体活動量が多いほど慢性膝痛リスクも高い」という関連が示されたこともあります。
「歩きすぎ膝痛」が出やすい人・リスク要因

・高齢者・中高年層:加齢により軟骨の弾力性低下・筋力低下が進む
・肥満あるいは体重増加傾向:膝への荷重が増える
・日常的に歩行量が多い人:通勤・ウォーキング習慣がある、立ち仕事が多い
・下肢アライメント異常:O脚・X脚、偏った姿勢・歩行パターンを持つ人
・筋力・柔軟性不足の人:膝を支える筋肉・柔軟な筋膜・靭帯などの弱さ
・以前に膝を痛めたことがある・変形性膝関節症の既往がある人
また、日本の調査(50歳以上対象)では、「これまで膝に痛みを感じたことがある人」は40.4%に上るとの報告があります。
整骨院でできること:歩きすぎによる膝痛へのアプローチ
整骨院では、保存的アプローチを中心に、痛みを和らげ、膝を使える状態に戻すサポートを行います。以下のステップで、段階的に対応していくことが多いです。
・どんなとき・どのくらい歩いた時に痛むか(距離・時間・速度・路面条件など)
・痛みの性状(鋭い・鈍い・重だるい・引っかかる感じなど)
・膝の可動域チェック(屈曲・伸展など)
・筋力チェック:大腿四頭筋・ハムストリングスなど
・柔軟性チェック・筋膜の硬さ・靭帯・関節包の状態
・歩行パターン・下肢アライメント・靴・荷重・体重・生活習慣など
・冷却・アイシング:歩きすぎで腫れ・熱感がある時は炎症を抑える
・電気治療/超音波/低周波など物理療法:軟部組織や関節周囲の血流改善・鎮痛
・安静・負荷調整:歩きすぎを控える、休息を入れる
・テーピング・サポーター:膝関節を安定化させ、動作時の不要な揺れを抑える
痛みが落ち着いたら、関節・筋肉の柔軟性を取り戻すアプローチへ。
・筋膜リリース・指圧:硬くなった筋肉や筋膜をほぐす
・ストレッチング:太もも前側・後ろ側・内側・外側など
・関節モビライゼーション:膝関節包・靭帯周囲のゆるみを引き出し、滑らかな動きを取り戻す
負荷を段階的に上げつつ、膝を支える筋肉を強化していきます。
・大腿四頭筋・ハムストリングス・内側広筋/外側広筋といった筋群のトレーニング
・股関節・臀部・体幹筋の強化も含めて、歩行時・膝支持能力を高める
・バランス訓練:片足立ち、バランスボードなどで安定性向上
歩きすぎで痛みが出る背景には歩き方の癖があることも。歩行指導を通じて改善を図ります。
・歩幅・歩行速度・脚の着地パターンを見直す
・ストライド(歩幅)が大きすぎたり、つま先・膝の向きが外・内旋していたりするクセを修正
・適切な靴やインソール選びのアドバイス
・適切な休息・歩行の負荷調整を日常に組み込む
・定期的に可動域・痛み・動作の変化をチェック
・症状が改善してきたら、徐々に歩行距離・速度を戻す
・悪化しないようにセルフケア指導(ストレッチ・強化運動など)
・必要なら整形外科との連携、画像検査や専門的外科治療の検討
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
注意したいポイント・警戒すべきサイン
歩きすぎによる膝痛を改善するには、下記のような状態には特に注意してください。
・激しい痛み・腫れ・熱感が強い
・夜間痛・安静時の痛みが強い
・膝が引っかかる・ロックするような動き
・可動域が著しく制限される、動かない
・症状が改善しない・悪化する
・既往で靭帯断裂・手術歴がある
このような場合は、早めに整形外科受診を併用することが安全です。
最後に
膝を使い過ぎて痛みが出たときは、早めに対応することが改善を早めるポイントです。一時的に我慢して無理を重ねるより、整骨院での評価・ケアを取り入れて、痛みを和らげながら元の歩行力を取り戻すことを目指しましょう。気になる症状や困っている事などありましたら、お気軽にご相談ください。


膝を曲げると痛い 千歳青葉鍼灸整骨院
膝を曲げると痛み・違和感がある方へーー整骨院からのアドバイス
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「膝を曲げると痛い」「違和感があって正座や階段が辛い」という方に向けて、膝の仕組みや原因、整骨院での対応について解説します。膝は日常生活で頻繁に使う関節であるため、不調が出ると生活の質が大きく下がってしまいます。
膝の仕組みと特徴

膝関節は「大腿骨(もも)」「脛骨(すね)」「膝蓋骨(お皿)」で構成されています。人体の中でも最も複雑かつ負担が大きい関節の1つで、歩行・階段・しゃがみ込みなどの動作で体重の数倍の力がかかります。膝を曲げる動きには、関節軟骨や半月板、靭帯、筋肉が協調して働く必要があり、どれかに不調が出ると「痛み」「ひっかかり」「違和感」といった症状が現れやすいのです。
膝を曲げると痛みや違和感が出る原因

1.軟骨や半月板の摩耗
年齢と共に関節軟骨がすり減り、クッション機能が低下すると膝の動きに痛みが出やすくなります。変形性膝関節症の初期に多いです。
2.筋肉や腱の硬さ
太ももの前側(大腿四頭筋)や後ろ側(ハムストリングス)、ふくらはぎの筋肉が硬くなると、膝の曲げ伸ばしに制限がかかり痛みが生じることがあります。
3.靭帯や半月板の損傷
スポーツや転倒によって膝の靭帯(前十字靭帯・内側側副靭帯など)や半月板が損傷すると、膝を深く曲げた時に引っかかり感や強い痛みを伴うことがあります。
4.炎症(滑膜炎や腸脛靭帯炎など)
膝関節の中や外側に炎症が起きている場合、曲げ伸ばしで鋭い痛みや違和感を覚えることがあります。
5.手術や怪我の後遺症
骨折や靭帯再建手術後のリハビリ不足で可動域が制限され、曲げた時にツッパリ感や痛みが残ることもあります。
どんな人に多いのか?
・中高年の方
加齢による軟骨のすり減りや筋力低下で、膝に違和感を訴える人が増加します。特に女性に多いとされます。
・運動不足の方
デスクワーク中心で太ももの筋力が弱くなっていると、膝関節が不安定になり痛みが出やすくなります。
・スポーツ愛好者
サッカーやバスケットボールなど、膝を酷使する競技では靭帯や半月板の損傷が多く見られます。
・体重が増えている方
膝は体重を直接支える関節の為、体重が増えるとその分大きな負担がかかります。
膝痛に関する統計データ

膝の痛みは非常に身近な症状で、国内でも多くの研究や調査が行われています。
1.厚生労働省「国民生活基礎調査」では、自覚症状のある関節の痛みのうち、膝の痛みが最も多いことが示されています。(厚生労働省 国民生活基礎調査)
2.日本整形外科学会によると、変形性膝関節症の患者は全国で約2500万人にのぼると推定されています。(日本整形外科学会 変形性膝関節症)
3.スポーツ庁の調査では、中高生の部活動で最も多い怪我の1つが膝の障害と報告されています。(スポーツ庁 スポーツ安全調査)
整骨院での対応

千歳市の青葉鍼灸整骨院では、膝の痛みに対して以下のような施術やサポートを行います。
・徒手療法(手技による調整)
硬くなった太ももやふくらはぎの筋肉を緩め、関節の動きをスムーズにします。
・関節可動域訓練
動きが制限されている膝を無理なく広げ、曲げ伸ばしの柔軟性を回復させます。
・電気療法や温熱療法
痛みや炎症をやわらげ、血流を改善して回復を助けます。
・テーピング・サポーター指導
膝への負担を軽減し、日常生活やスポーツを安心して行えるようサポートします。
・姿勢や歩行の指導
膝に過度な負担をかけないよう、正しい姿勢・歩き方をアドバイスします。
自分でできるセルフケア
・太もも前後のストレッチ
硬くなった筋肉をほぐすことで、膝の動きがスムーズになります。
・太もも周りの筋力強化
スクワットや椅子からの立ち上がり運動など、負担の少ないトレーニングがお勧めです。
・体重管理
体重を落とすことで膝への負担が大きく軽減されます。
・冷やす・温めるの使い分け
急性期の強い痛みは冷やし、慢性的なこわばりは温めると効果的です。
まとめ
膝を曲げると痛みや違和感が出るのは、関節・筋肉・靭帯などのどこかに不調があるサインです。「年齢のせいだから」と放置せず、早めに原因を明らかにすることが大切です。整骨院では膝の状態を細かくチェックし、筋肉や関節のバランスを整えることで痛みの改善を目指します。
日常生活で少しずつケアを取り入れることで、膝の動きは確実に変わっていきます。もし膝を曲げた時に「痛い」「引っかかる」「違和感がある」と感じたら、ぜひお気軽にご相談ください。


膝が伸びない方へ 千歳市青葉鍼灸整骨院

膝が伸びない人へ~伸展制限の原因と整骨院でできること~
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
膝が完全に伸びないーー立った時に膝に少し曲がった状態が残る、階段を降りる時に膝を伸ばしきれない、正座やしゃがむ動作が辛い、など。そんな「膝伸展制限(膝が伸びない)」は、日常生活の質を下げる原因になります。
今回は、「どうして膝が伸びなくなるのか」「どんな人がなりやすいのか」「整骨院で具体的にどんな対応が可能か」、そして改善のために大切なことを詳しくご説明します。
膝が伸びない、とは?
膝関節が正常な「伸展(ストレート)」の状態、つまり0度(完全に真っすぐな状態)になることができない状態を指します。この伸展制限には、痛みを伴って動かせないケース、自動的には伸ばせるけれど歩く時など動作中に伸びないケース、などさまざまなパターンがあります。
伸展制限があると、歩行時の蹴りだしが弱くなったり、立ち上がる時に腰や反対側の足に過度な負荷がかかったり、階段や段差の昇降がつらくなるなどの支障がでます。また、伸びないことに慣れてきて、「そのままでもなんとか動ける」状態を続けてしまうと、可動域がどんどん狭まり、改善が難しくなることもあります。
膝伸展が制限される主な原因

膝が伸びづらくなる原因は1つではなく、複数が重なっていることが多いです。以下が主な要因です。
・変形性膝関節症:年齢と共に膝関節の軟骨がすり減ったり、関節列隙(関節の隙間)が狭くなったり、骨棘(こつきょく)ができたりすることで、関節の可動域が物理的に制限されることがあります。
・骨や半月板、靭帯の損傷後:半月板の切除や損傷、靭帯損傷などの後、関節内部・周辺で組織が変性・癒着を起こして動きが悪くなることがあります。
・関節包(関節を包む袋)や滑膜の炎症、関節液の過剰貯留(”水が溜まる”状態)なども可動域制限の原因になります。
・大腿四頭筋(膝を伸ばす筋肉群)の硬さや弱化。特に膝伸展時にこの筋のコントロールがうまくいかないと、伸びきらないことがあります。
・ハムストリングス(太ももの裏側)の柔軟性低下。これが股関節~膝の伸展を妨げることがあります。
・関節周囲の靭帯や腱、関節包、筋膜などの軟部組織の癒着・硬化。また、手術後や怪我後でそのような軟部組織の柔軟性が損なわれていることが多いです。
・痛みがあると「膝を伸ばす動きを無意識に避ける」ようになり、その結果、使わない可動域が癒着などで固まってしまう。
・ケガや手術後での固定期間、あるいは動かさないで安静にしてしまう期間が長いと、可動域が著しく減少します。
・日常生活でしゃがむ・正座・膝を伸ばす動作をあまりしない習慣があると、可動域を使う機会自体が減ってきます。
・加齢:歳を取るにつれて軟骨の弾力性・水分含有量が減り、関節包や靭帯・筋肉の柔軟性も低下するため、可動域制限が起こりやすくなります。
・肥満:体重が増えると膝にかかる負荷も増えるため、軟骨摩耗や痛みが出やすく、また炎症のリスクも高まります。
・性別:女性の方が変形性膝関節症の発症率が高いという報告がいくつかあります。女性ホルモンや骨密度、筋力の違いなども影響する可能性があります。
・姿勢・歩き方・靴・仕事・生活習慣:長時間の膝の曲げ/かけ仕事、しゃがみ仕事、不適切な靴なども影響を与えます。また運動習慣の有無も大きいです。
どんな人が伸びづらくなりやすいか
上記の原因を踏まえて、「膝が伸びない」傾向が強くなる人は次のような特徴を持っていることが多いです。
・40~60代以上の中高年。とくに50歳を過ぎると変形性膝関節症の有病率が高まるというデータが多数あります。
・肥満傾向がある人。体重負荷に耐える膝関節に負荷がかかり続けると軟骨摩耗や炎症を起こしやすい。
・運動不足で、筋力や柔軟性が衰えている人。とくに日常的に膝を伸ばしたり曲げたりする動作が少ない人。
・過去に膝を痛めたことがある人、手術歴がある人。半月板損傷・靭帯損傷・手術後のリハビリが十分でなかった場合、癒着や硬さが残ることがあります。
・女性。データによれば、女性は男性よりも変形性膝関節症になる割合が高く、また痛みを訴えることが多いという報告があります。
・重い荷物を持つことが多い・しゃがむ・正座する動作を頻繁に行う仕事や生活習慣を持っている人。また、長時間立ち仕事や膝に負荷がかかる仕事などをしている人。
膝伸展制限の統計データ

以下、膝伸展制限・変形性膝関節症に関する統計・研究データです。
1.日本の40歳以上での変形性膝関節症の有病率
男性42.6%、女性62.4%。40歳以上全体で推定2,530万人(X線診断でKLグレード2以上と診断された人)。(論文「わが国における運動器疾患の疫学研究」)
2.日本で「変形性膝関節症」による膝痛を抱えている人
自覚症状がある患者数が約1,000万人、レントゲンで異常がある潜在的な患者数を含めると約3,000万人。(変形性膝関節症の新たな治療)
3.ACL再建後などで、膝伸展制限の発生率
ACL(前十字靭帯)再建術後4週間で約25.3%の患者で伸展不足が見られ、6カ月で硬さとされる割合も報告されている。(BioMed Central)
これらの統計から、「膝に変形あり・異常あり」の人が非常に沢山あること、また手術などの治療・負傷後に伸展制限が比較的頻繁に起こることが分かります。
整骨院でできる事~原因別アプローチ~

千歳市の青葉鍼灸整骨院では、上記のような原因に応じて、できる限り非手術的・身体に負担の少ない方法で「膝を伸ばすこと」、「伸展可動域を取り戻すこと」を目指します。以下、典型的な対応内容・方針です。
まず最初に、「伸びない膝」の状態を正確に把握することが重要です。
・問診:いつから伸びなくなったか(急性か慢性か)、痛みや腫れ・熱感・動かし始めのこわばり感・手術歴や怪我歴など。日常生活で「いつ伸びないと感じるか」(歩く時、立ち上がる時、階段の昇降など)を聞き取ります。
・可動域測定:膝をどこまで伸ばせるか(自動的伸展/他動的伸展)、曲げる可動域との比較も含めて測定します。左右差も確認。
・筋力検査:膝を伸ばす筋肉(大腿四頭筋)・曲げる筋群(ハムストリングス)、股関節や足関節の筋力・バランスもチェック。
・柔軟性・靭帯・関節包の状態:太ももの後ろや前側・内側・外側の軟部組織の硬さ、関節包の緊張・癒着の有無。
・画像診断情報の確認または紹介:X線で変形・軟骨のすり減り・骨棘などの所見があるか、MRI・超音波などで軟部組織の状態を把握する必要がある場合は整形外科との連携も。
伸展制限がある場合、多くは痛みや炎症が関与しているため、まずこれらを抑えることが優先されます。
・アイシング・冷却:関節の腫れ・熱感がある場合には冷やすことで炎症を抑制。
・物理療法:電気治療・超音波治療・低周波治療などを使って組織の炎症を軽くする。
・関節液の調整:水が溜まっている場合は関節を動かしたりして、水の排泄や血流を促す。
痛みがある程度コントロール出来たら、伸展可動域を改善する目的で以下のようなアプローチを行います。
・ストレッチング:大腿四頭筋・ハムストリングス・内外側広筋など、膝を伸ばす・曲げる動作に関わる筋を中心に。静的ストレッチ・動的ストレッチを組み合わせて行う。
・関節モビライゼーション(関節操作):関節包や靭帯の柔軟性を引き出す手技。特に膝関節の後ろ側(伸展時に後方の組織が引っ張られて伸展を妨げることがある)のリリースなど。
・指圧・筋膜リリース:筋膜の癒着・こわばりを取ることで筋の滑走性を改善する。
・他動的/受動的な伸展運動:施術者が手で伸ばす・ストレッチバンド・装具などを使ってゆっくりと伸展方向を促す。
可動域が改善してきたら、伸展を使えるようになる筋力・動作を取り戻すこと。
・伸展筋(大腿四頭筋)の強化:軽めの負荷から始めて徐々に強くしていく。直立した状態での膝伸ばし、座位での膝伸展運動、レッグエクステンション、スクワットなど。ただし膝に痛みが出ない範囲で。
・支持筋群・バランス訓練:股関節・足関節の筋力も関与するため、それらも強化。バランスが悪いと膝に余分なストレスがかかる。
・歩行や日常動作の見直し:歩き方・立ち上がり・階段の昇降など、伸展を使える動作を意識して訓練する。伸びきらないクセを是正する指導。
伸展可動域を維持・改善していくためには日常生活での習慣が重要です。
・家でできるストレッチ・運動を宿題として指導。毎日少しずつでかまいません。
・適切な靴を選ぶこと。膝の負荷を分散できるもの、衝撃吸収性があるもの。
・体重管理。肥満がある場合は体重を落とすことで関節への負荷を軽くする。
・姿勢・歩き方・しゃがみ・正座などの膝を使う習慣を取り入れる。
・定期的なチェック。改善の進捗を測るため、可動域測定・痛み・動作の確認を行う。
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
膝伸展制限を持つ人に向けたメッセージ
「少しでも膝を伸ばせないことを自覚しているなら、放置しないでほしい」ーーこれは何より大事なことです。初めはわずかな曲がりだけ、階段を降りる時だけ,,,という程度でも、生活の中で大きな違いをもたらします。
千歳市の青葉鍼灸整骨院では、あなたの膝の状態・生活背景に応じて適切なアプローチが可能です。痛みのコントロール、炎症の抑制、可動域の改善、筋力強化、生活習慣の見直しまで総合的にサポートします。焦らず、でも着実に取り組むことで、「膝が伸びる」状態を取り戻すことは十分に可能です。もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


お尻が垂れる原因 千歳青葉鍼灸整骨院

なぜお尻は垂れるのか?~体の構造から考えるヒップダウンの原因~
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
鏡に映ったヒップラインをみて「なんとなくお尻が下がってきた」「昔より丸みが無くなってきた」と感じていませんか?お尻が垂れる、いわゆる「ヒップダウン」は多くの女性や男性が抱える悩みの一つです。単に見た目の問題と思われがちですが、実は体の使い方や姿勢、骨盤の角度など、体の構造が深くかかわっています。さらに進行すると腰痛や膝への負担にも繋がるため、早めの対策が大切です。
千歳市の青葉鍼灸整骨院では、お尻が垂れる原因を体の構造から分析し、骨格や筋肉、生活習慣に合わせたケアを行うことができます。今回は「なぜお尻が垂れるのか」を解説しながら、改善のヒントをお伝えします。
お尻の構造を知ろう

お尻(臀部)は、大きく分けて骨格・筋肉・脂肪・結合組織で構成されています。
お尻の土台となるのは骨盤と股関節です。骨盤の傾き方によって、お尻の位置や見た目の高さは大きく変わります。骨盤が後傾しているとヒップは下がりやすく、逆に前傾が強すぎると腰が反ってお尻が突き出したようにみえることもあります。
主役となるのが大殿筋です。お尻の一番大きな筋肉で、股関節を伸ばす動作に使われます。立ち上がる・歩く・階段を昇るなど、日常生活に欠かせない筋肉です。さらに、中殿筋は骨盤を横から支える重要な筋肉で、歩行時の骨盤安定に欠かせません。小殿筋や深部の筋肉も連携し、お尻全体の形を支えています。
筋肉の外側には脂肪や皮膚、筋膜などの結合組織があります。脂肪の量や結合組織の張りがヒップラインを作りますが、加齢や筋力低下で支えが弱まると、重力に負けて下がってしまいます。
お尻が垂れる主な原因

では、なぜお尻は垂れてしまうのでしょうか?代表的な原因を挙げていきます。
1.筋力低下
デスクワークや運動不足で大殿筋や中殿筋を使わない生活が続くと、筋肉は萎縮してハリを失います。結果、ヒップ全体が下がってしまいます。
2.姿勢や骨盤の歪み
猫背や骨盤の後傾はお尻の筋肉が働きにくい状態を作ります。骨盤が後ろに倒れると、大殿筋の働きが弱まり、ヒップが垂れやすくなります。
3.長時間の座位
座りっぱなしはお尻の筋肉を圧迫し、血流を悪化させます。さらに使われない筋肉は弱まりやすいため、たれ尻の大きな原因です。
4.加齢による変化
年齢とともに筋肉量は減り、結合組織も緩みます。特にお尻は重力の影響を受けやすく、加齢による変化が現れやすい部位です。
5.生活習慣やクセ
足を組む、内またで歩く、姿勢が悪いなどの癖が積み重なると、筋肉の使い方に偏りが生まれ、お尻の形が崩れてきます。
6.間違ったトレーニング
スクワットなどの運動をしていてもフォームが崩れていると、大腿前面に効いてしまい、お尻には効果が出にくいケースもあります。
垂れ尻が進行する過程
お尻の垂れは急に起こるのではなく、段階的に進んでいきます。
1.下部が少したるむ
2.全体が下がり、丸みが無くなる
3.ヒップ上部のボリュームが落ちる
4.横から見ると四角い形になる
5.太もも内側に脂肪が流れ込む
この過程を知ると、早めのケアを始める重要性が理解できます。
整骨院でできるアプローチ

千歳市の青葉鍼灸整骨院では、お尻が垂れる原因をひとつひとつ解消するための施術や指導を行います。
・骨盤アライメントの調整:前傾・後傾・左右差を整えたり、動かしたりして、自分で中間位をコントロールできるようになるエクササイズなどを行います。
・姿勢改善:正しい立ち方・歩き方を指導
・筋力強化:大殿筋・中殿筋をターゲットに歩きやすくなるエクササイズを提案
・ストレッチ・筋膜リリース:硬くなった筋肉を柔らかくし、可動域を改善
・生活習慣アドバイス:座る時間を減らす、脚を組まないなど日常での注意点を伝える
施術と並行してセルフケアを続けることで、より効果が長持ちします。
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
自宅でできるセルフケア

・ヒップブリッジ:仰向けで膝を立て、お尻を持ち上げる
・スクワット:フォームを意識し、大殿筋に効かせる
・ランジ:片足を前に出して腰を落とし、お尻と太ももを刺激
・中殿筋トレーニング:横向きで足を持ち上げるサイドレッグレイズなど
短時間でも継続することが大切です。
統計からみる「お尻の悩み」

実際に多くの方がお尻の形に悩みを抱えています。
1.「ヒップクライシス」に関する調査
20~40代女性の91%が「自分のお尻に自信がない」と回答。74%が「たるみ」を最も気にしていると判明。(出典:KYODO NEWS PRWIRE)
2.ヒップケア意識調査
「垂れ気味」と感じる人は全体で55%。30代では62%、20代でも48%。(出典:lisalisa50.com)
3.ヒップの悩みに関するアンケート
最も多い悩みは「たるみ」で48.7%。理想は「引きあがっている形」と回答した人が55.4%。(出典:MyNaviニュース)
これらのデータからも、多くの方がお尻のたるみに悩みを抱えていることがわかりますよね。
まとめ
お尻が垂れる原因は「加齢」だけではなく、姿勢の崩れや筋力低下、生活習慣など複数の要因が絡み合っています。見た目の問題だけでなく、腰痛や姿勢の悪化にもつながる為、放置は禁物です。
千歳市の青葉鍼灸整骨院では、骨盤の調整から筋力強化、姿勢改善までトータルでサポートが可能です。「最近お尻が下がってきた」と感じたら、早めのケアを始めましょう。身体の使い方を見直し、均等に筋肉を働かせることで、美しく健康的なヒップラインを取り戻すことができます。もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


膝の強打痛が残る 千歳市青葉鍼灸整骨院
~転倒・事故後の膝痛、その原因と改善の道~

千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
日常生活の中で、「転んでひざを強く打った」「自転車で転倒して膝をぶつけた」「事故で膝を打撲した」ーーそんな経験をしたことがある方は少なくありません。通常の打撲であれば、数日から1~2週間で自然に痛みが軽減することが多いのですが、「痛みが中々引かない」「腫れや違和感が残る」「膝を動かすと強く痛む」といった状態が続く方も多いのです。
今回は、転倒や事故などで膝を強打してから痛みが続いている方に向けて、以下の内容をお伝えします。
1.膝の強打とケガに関する統計データ
2.膝を強打した後に痛みが引かない理由
3.自分でできる応急処置とセルフケア
4.5.千歳市の青葉鍼灸整骨院での治療の流れ
6.医療機関に相談すべきサイン
1.膝の強打とケガに関する統計データ

転倒や事故による膝のケガは、思っている以上に多く報告されています。
・スキーやスノーボード中のケガ
消費者庁の報告によると、スキーやスノーボード中の「事故転倒」によるケガでは、下肢の受傷が最も多く、その中でも特に膝の損傷が多いことが分かっています。冬のスポーツだけでなく、転倒による膝のケガは非常に身近です。(消費者庁「スノースポーツ中の事故に注意」)
・スポーツ外傷における膝の割合
スキー外傷を経験した人を対象にした調査では、外傷歴を持つ人の80%以上が過去に何らかのけがをしており、その中でも膝関節の受傷が多いことが報告されています。(日本臨床スポーツ医学会誌 調査報告)
・高齢者の転倒とケガ
地域在住高齢者を対象とした研究では、1年間に約3人に1人が転倒を経験し、その中には膝のケガを含む外傷が多くみられたとされています。転倒は年齢を問わず起こりうるアクシデントです。(地域在住高齢者の転倒調査)
これらの統計からも、「膝を強打して痛みが残る人」は決して珍しいケースではないといえます。
2.膝を強打した後に痛みが引かない理由
「打撲だからそのうち治るだろう」と思っていても、なかなか痛みが改善しないのには理由があります。代表的なものをあげます。
・組織損傷が強い
皮下組織の打撲だけでなく、靭帯・半月板・軟骨・骨に損傷がある場合は、長期間の痛みが続きます。
・関節内出血や腫れ
膝の中で出血が起こると、腫れと圧迫感が長引き、可動域が制限されます。
・炎症の長期化
炎症がいつまでも続くと、修復が遅れて癒着や慢性化を招きます。
・動かさないことによる筋力低下
痛みを避けて膝を動かさないと、太ももやお尻の筋肉が弱り、膝への負担が増してしまいます。
・二次的な負担
歩き方や姿勢が崩れることで、ひざにさらなる負担がかかり、痛みが長引くこともあります。
3.自分でできる応急処置とセルフケア

膝を強打した直後、または数日経っても痛みが続く場合、自宅でできるケアがあります。
・PRICE処置
保護、安静、冷却、圧迫、挙上の英語の頭文字です。受傷直後は特に有効です。
・冷却と温熱の使い分け
受傷直後は冷却で炎症を抑え、数日後に腫れが落ち着いたら温めて血流を促進します。
・サポーター・テーピング
不安定感や痛みがある時は、膝を支える補助具を活用しましょう。
・筋肉を守る運動
痛みが和らいできたら、太ももの筋肉を軽く動かす運動を始めましょう。筋肉を保つことが、膝の回復を助けます。
4.整骨院での対応

整骨院では、膝を強打して痛みが残るケースに対し、以下のような流れで治療を行います。
1.問診と検査:どのように強打したか、痛みの部位や動作を確認。必要に応じて医療機関と連携。
2.炎症のコントロール:電気治療やアイシングで腫れを抑えます。
3.手技療法:膝周囲の筋肉や軟部組織を調整し、動きを回復させます。
4.固定や補助:サポーターやテーピングで膝を安定させます。
5.運動療法:太ももやお尻の筋肉を鍛えることで、膝の再発予防をします。
6.生活指導:再び転倒しないための姿勢や動作指導を行います。
整骨院での施術は「痛みを取る」だけでなく「再発を防ぎ、元の生活に戻す」ことを目的としています。
5.青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
6.医療機関に相談すべきサイン

以下のような症状がある場合は、整骨院とあわせて整形外科での検査をお勧めします。
・膝が大きく腫れている、熱を持っている
・体重がかけられない、歩行が困難
・膝がぐらつく、力が入らない
・曲げ伸ばしができない
・打撲から3週間以上経っても改善しない
これらは靭帯損傷や半月板損傷、骨折などが隠れている可能性があります。
まとめ
膝を強打した後に痛みが引かないのは、決して珍しい事ではありません。むしろ、多くの人が転倒や事故の後に膝の不調を経験しています。
・転倒や事故での膝のケガは統計的にも多い
・打撲だけでなく、靭帯や軟骨の損傷が隠れていることもある
・早めの応急処置と適切なリハビリで改善が期待できる
・青葉鍼灸整骨院では痛みの軽減から再発予防までトータルにサポートできる
もしあなたが「膝を打ってからずっと痛みが残っている」と感じているなら、自己判断で放置せず、是非一度ご相談ください。


荷重時に膝が痛い 千歳市青葉鍼灸整骨院

膝に荷重をかけると痛いあなたへ
~膝痛の原因・対策・整骨院でできる事~
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「歩くと膝が痛い」「階段を降りる時にズキッとする」「スポーツの後に膝が重い」ーーこうした悩みは、日常生活や競技活動に支障をきたす大きな問題です。特に、膝に荷重(体重や衝撃)をかけた時に痛みが出るケースは多く、放置していると悪化してしまうこともあります。
今回は、膝に荷重をかけると痛みを感じる方に向けて、膝痛の現状、原因、セルフケア方法、そして整骨院での取り組みについてまとめていきます。スポーツをしている方はもちろん、一般の方にも理解しやすい内容でお伝えします。
膝痛の現状と統計データ

膝の痛みは年代や性別を問わず、多くの方が経験する症状です。実際の調査結果をいくつか紹介します。
1.50歳以上の人で「膝に痛みを感じたことがある」割合は40.4%。しかし、そのうち「通院している人」はわずか3.2%にとどまっています。
つまり、多くの人が「膝が痛い」と感じながらも、医療機関や整骨院で適切なケアを受けていない現状があります。(出典:PR TIMES)
2.変形性膝関節症(OA)の有病率は、日本の40歳以上で男性42%、女性61.5%と非常に高い数字です。さらに50歳以上では、レントゲンで変形が確認できる人は約2,400万人、そのうち痛みを伴う人は約820万人にのぼると報告されています。
年齢を重ねるほど、膝に荷重をかけた際の痛みは増える傾向があります。(出典:人口ドットコム)
3.子どもや若年スポーツ選手でも膝痛は多いです。6~15歳の競技者では膝痛の有病率は10.9%。特にバスケットボール(25.1%)、ハンドボール(19.5%)とジャンプ・着地・方向転換が多い競技での発生率が高いとされています。
若いから安心というわけではなく、スポーツによる負担が痛みの引き金になることも多いのです。(出典:スポーツ栄養Web)
なぜ荷重をかけると膝が痛くなるのか?
膝に荷重がかかった時に痛みが出るのには、いくつかの代表的な原因があります。
・変形性膝関節症:加齢や長年の使用で軟骨がすり減り、関節の形が変わることで荷重を吸収できなくなり痛みが出る。
・筋力不足・筋バランスの崩れ:太もも前後・内外の筋肉のバランスが悪く、膝関節に非自然な力がかかる。
・半月板や軟骨の損傷:スポーツや事故で損傷すると、荷重がかかった時に鋭い痛みが出やすい。
・O脚やX脚などのアライメント異常:膝の荷重ラインがずれて、一部に過剰な負担がかかる。
・肥満・体重過多:膝関節には歩行時で体重の約3倍、階段の昇降では約7倍の力がかかると言われています。体重が重いほど膝に大きな負担となります。
・過度なスポーツ・使い過ぎ:特にジャンプや方向転換が多い競技では、繰り返しの衝撃で膝を痛めやすい。
スポーツをしている人が意識すべきポイント

競技者や運動習慣のある人は、次の点を意識すると膝の負担を減らせます。
1.動きのフォームを改善:ジャンプ着地で膝が内側に入らないように股関節を使う感覚を体に入れる
2.ウォーミングアップ・クールダウン:筋肉と関節をしっかり準備・回復させる
3.筋力トレーニング:股関節を使って踏み込みの安定性をだす
4.練習量のコントロール:急に強度を上げず、段階的に負荷を高める。
5.休養とリカバリー:違和感がある時は無理せず休む。アイシングも有効。
6.靴やサポーターの工夫:シューズのクッション性やインソール調整で膝を守る。
一般の方ができる日常ケア
スポーツをしていない方でも、膝に荷重をかけて痛むことは多いです。日常生活でできる工夫は以下の通りです。
・体重管理:適正体重を維持することが膝の負担軽減に直結します。
・軽めの運動:ウォーキング・水中運動・自転車など、膝への衝撃が少ない運動が効果的。
・ストレッチで柔軟性を保つ:太もも・ふくらはぎ・股関節の柔らかさが大切。
・冷やす・温めるを使い分ける:炎症がある時はアイシング、慢性的なこわばりは温める。
整骨院でのサポート内容

千歳市の青葉鍼灸整骨院では、膝に荷重をかけた時の痛みを改善するために以下のような流れで対応します。
1.問診・検査:痛みの出方、関節可動域、歩行や姿勢の確認。
2.原因特定:筋力不足か、関節の変形か、アライメント異常かを分析。必要に応じて病院紹介も行います。
3.施術:筋肉・関節を整える徒手療法、テーピングやサポーターの使用。
4.運動療法:筋力強化、バランス改善、ストレッチを段階的に指導。
5.生活指導:歩き方、靴の選び方、セルフケア方法をアドバイス。
千歳市の青葉鍼灸整骨院は「痛みを和らげる場」だけでなく、「再発を防ぐ場」としても役立ちます。
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
まとめ
膝に荷重をかけると痛い症状は、年齢やスポーツの有無を問わず多くの人に起こります。放置してしまうと、変形性膝関節症の進行やスポーツ障害の悪化につながる可能性があります。
・スポーツをしている人はフォーム・筋力・練習量を見直すこと
・一般の方は体重管理・日常動作の工夫をすること
・痛いが続く場合は整骨院や専門医に早めに相談すること
これらを意識することで、膝の健康を守り、快適な生活やスポーツ活動を続けることができます。
「膝に荷重をかけると痛い」と感じたら、まずは一度ご相談ください。