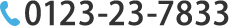重い荷物での腰痛 千歳青葉鍼灸整骨院

千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
はじめに:こんな経験、ありませんか?
重たい荷物を持った後、腰が「ズーン」と重くなったり、腰から太ももにかけて「しびれ」「だるさ」「張り感」が出たり,,,普段は何ともないのに、荷物を抱えた瞬間や、持ち運んだ後に急に不調が出る方は意外と多く、その背景には「腰への過剰負荷」「神経の刺激」「筋・筋膜の影響」など複合的な原因があります。
今回は、なぜそのような症状が出るのか、整骨院ではどう対応できるのか、そして日常でできる予防・セルフケアのヒントをお伝えします。
統計でみる腰痛・下肢痛・重荷物影響の実情

まず、腰痛や腰から足にかけての痛み(腰下肢痛・神経痛)に関する統計を紹介して、症状の「ありふれ度」と対処の必要性を示します。
1.腰痛の世界的・国際的な有病率
2020年には、世界で約6.19億人が腰痛に苦しんでいると推定されています。(リンク)
また、腰痛の大部分(約90%)は「非特異的腰痛」に分類されます。ー明確な原因が画像や検査で特定できないタイプです。
2.日本での腰痛の訴えと保有率
日本では、自覚症状の調査で「腰痛」は男性で最も多い訴え、女性でも上位にランクされており、国民生活基礎調査などで繰り返し報告されています。また、「腰痛の生涯有病率」が約83.5%にのぼるという報告もあります。ーつまり、多くの人が人生で一度は腰痛を経験するという統計です。
3.重荷物の持ち上げ動作と椎間板変性・腰椎症との関連
過去の研究では、1日に25回以上、11.3㎏以上の物を持ち上げる作業をする人は、腰椎椎間板ヘルニアとの関連を持つという報告があります。(リンク)
また、累積的な腰部負荷が腰痛のリスク因子であるという研究もあります。
これらの統計は、「腰痛は決してごく一部の人だけの問題ではない」こと、そして「荷重・持ち上げ動作が腰に影響を及ぼす可能性がある」ことを強く示唆しています。
なぜ荷物を持った後に”腰~太もも”が辛くなるのか?

以下に主な原因・メカニズムを整理しました。複数が絡み合って症状を引き起こすことが多いです。
・椎間板や椎間関節への過剰な圧力増大
荷物を持つと腰には体重以上の負荷がかかります。特に前屈した姿勢で持ち上げたり、背中を丸めたまま運ぶと、椎間板前縁や後縁・関節面に不均等な圧がかかります。
・累積負荷と変性
長期的に思い荷重を繰り返すことで、椎間板の線維輪・髄核などの変性が進みやすく、椎間板ヘルニアや脊柱変性疾患へのリスクが上がります。前述の研究でも、累積リフティング負荷が椎間板変性リスクと関連するとの報告があります。
・神経根・馬尾の牽引刺激
重荷物を抱えて腰を反らしたり、姿勢が崩れたりすると、椎間孔(神経根が出る穴)が狭くなったり、椎間板が後方に突出しやすくなります。これにより神経根が圧迫・刺激を受け、腰から臀部・太もも(あるいはその先)にかけて痛みや痺れ・だるさが広がることがあります。
・神経痛症状の併発
腰下肢痛(腰~足に広がる痛み)や坐骨神経痛の症例は多く、整形・脊椎治療の対象にもなります。
・腸腰筋・大腿直筋・大腿二頭筋などの影響
腰~骨盤~太ももにかけてつながる筋肉群(例えば腸腰筋、殿筋群、ハムストリングスなど)が重荷物を支えるために緊張・伸張されます。このとき、特に筋肉が疲労している状態では、張り感・だるさ・痛みが出やすくなります。
・筋膜の滑走不良・癒着
長時間の緊張や繰り返し使用で、筋膜間の滑走性は失われ、重荷物を支えようとしたときの「伸張応答」が悪くなり、不快感を感じやすくなります。
・骨盤の傾き・側弯・ズレ
重い荷物を片側で持ったり、斜め持ちをしたりすると骨盤・脊椎にねじれ・傾きが生じ、その影響が腰~太ももに伝わることがあります。
・体幹・下肢の協調低下
脚部や股関節・膝の動きが上手く使えていないと、腰で”代償”して動作を支えざるを得ず、疲労・痛みを引き起こしやすくなります。
整骨院でできるアプローチ:痛みを軽くし、再発を防ぐために
千歳市の青葉鍼灸整骨院では、あなたの症状を丁寧に評価したうえで以下のような段階的アプローチを行います。
・安静・負荷制限
症状が強い時は重荷物を持たない、動作を制限することが大切です。
・物理療法
低周波・超音波・温熱などを使って筋緊張をやわらげ、循環を促進します。
・手技
筋・筋膜リリース、軟部組織の緩和処置など。
・支持具・テーピング
腰用サポーター、テープ固定等で腰部支持を補助します。
・関節可動性改善
・ストレッチ
腸腰筋・ハムストリングス・殿筋・腰方形筋などを無理のない範囲で伸ばしていきます。
・筋力訓練
体幹筋・殿筋・大腿部筋群・腹筋群を段階的に強化します。(まずは等尺性→軽い負荷→動的運動)。
・神経滑走運動・誘導
神経根の滑りを出して刺激を行うこともあります。
・動作改善訓練
荷物を持つ動作(持ち上げ・運搬・降ろし)を安全なフォームで練習します。
・バランス・安定性訓練
片足立ち・体幹安定性訓練・不安定面でのトレーニングを導入します。
・荷重トレーニング
徐々に重りを用いた訓練を行い、腰部支持力を高めます。
・姿勢・アライメント調整
骨盤の左右差補正・側弯調整などアライメントを整え、体全体の力線を改善します。
・セルフケア指導
日常でできるストレッチ・動作注意点・持ち上げ方のコツなどを指導します。
日常生活でできる対策・予防ポイント
施術と併せて、以下を意識することで再発リスクを低くできます。
1.荷物を持ち上げる時の姿勢
ー膝を曲げてしゃがんで持ち上げる(膝の屈伸を使う)
ー腰を丸めず、背筋を保つ
ーできるだけ荷物を体に近づけて持つ
ー必要なら台を使って高さを調整する
2.荷重制限を意識する
すぐには重すぎる荷物は分割・軽減できないか考える。無理をしない重量を把握する。
3.休憩・分割搬送
重い荷物を長距離持つなら、途中で休憩を入れる・荷物を複数回に分けるなどの工夫。
4.姿勢意識・体幹ケア
普段の立ち姿勢・歩き姿勢を意識し、腹筋・背筋を適度に使う習慣をつける。
5.ストレッチと体操
ー腰部ストレッチ(腰方形筋・多裂筋など)
ーハムストリングス・腸腰筋ストレッチ
ー股関節可動性を保つ運動
6.体重管理・筋力維持
体重が増えると腰部への負荷が増大するため、体重管理・適度な運動で筋力を維持すること。
7.荷物の持ち方・利き手の偏りを避ける
片側肩にかけて持つ・斜め抱えは腰にねじれストレスを加えやすくなるので注意。
まとめ
重たい荷物を持った後、腰~太ももにかけて辛さを感じるのは、腰椎・椎間板・神経根・筋・筋膜・支持構造など複数の因子が相互に関与していることが多いです。統計的にみても、腰痛は非常に頻度の高い症状であり、荷重動作・累積的な背部負荷が腰部変性リスクに関わるという研究もあります。
千歳市の青葉鍼灸整骨院では、痛み軽減→可動性回復→機能改善→再発予防の流れで段階的に対応でき、日常生活での動き方や荷物の扱い方のアドバイスも行います。もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


スポーツで足のケガ 千歳青葉鍼灸整骨院

スポーツで足首を痛めたら?
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
スポーツをやっていると、ジャンプの着地でグキッ、方向転換でひねった,,,そんな経験をしたことがある人は多いでしょう。足首のケガ(特に捻挫・靭帯損傷)はスポーツ選手・愛好家にとって、起こりやすく、放置すると慢性化するケースもあります。
この記事では、足首ケガの頻度・統計、原因・メカニズム、整骨院でできる処置・リハビリ、予防法などをまとめ、スポーツに打ち込むあなたをサポートできる内容をお届けします。
足首ケガはどれほど多い?ー統計でみる実態
まずは、「足首ケガ」がスポーツ界でどれくらい起きているのかを、信頼できるデータで確認しましょう。
1.スポーツ傷害全体に占める割合
足関節捻挫・損傷は、「足関節を含む外傷」がスポーツ傷害全体の大きな割合を占めるという報告があります。例えば、日本のスポーツ傷害統計データ集では、捻挫・打撲・靭帯・腱損傷を含む「足関節捻挫」がスポーツ外傷全体の11%に相当するという記載があります。(リンク)
2.アスリートにおける捻挫・足首損傷の発生頻度
国際的文献でも、スポーツ傷害のうち16~40%を足首捻挫が占めるとの報告があります。
また、高校スポーツにおいても足首捻挫はよく見られ、全傷害の15%程度を占めるケースも報告されています。(リンク)
3.再発率・慢性化する割合
足首捻挫は再発しやすく、「慢性足関節不安定性(CAI)」に移行するリスクも高いとされています。例えば、バスケットボール選手では捻挫後、再発例が60%に達するとの報告もあります。
また、逆足関節捻挫の再受傷率が73.5%に上るという調査もあります。(リンク)
これらのデータから見えてくるのは、足首ケガはスポーツでは常に起こりうる、リスクの高い領域であり、初回ケガ後のケア・予防が極めて重要だという事です。
足首ケガのメカニズム・原因

足首ケガと一口に言っても、損傷する構造(靭帯・関節包・軟骨・骨・腱など)や損傷のタイプはさまざまです。ここでは、多く見られる捻挫・靭帯損傷を中心に、原因やリスク因子を整理します。
〇捻挫の典型パターン
・内反捻挫(外側靭帯損傷)
足首を底屈+内反(足の裏が内側に傾く)すると、外側の前距腓靭帯(ATFL)・踵腓靭帯(CFL)などに負荷がかかり損傷しやすくなります。
・外反捻挫(内側靭帯損傷)
まれですが、足首を外側に強く反らせると三角靭帯(内側靭帯群)を痛めることがあります。
・高位捻挫・脛腓靭帯損傷
足首の回旋+引き離し力で、脛腓間靭帯を損傷するケースもあります。
・関節軟骨・骨棘・軟骨損傷
捻挫時には靭帯だけでなく、軟骨や骨の面にもダメージが及ぶことがあります(軟骨剥離・骨挫傷など)。
〇リスク因子・誘因
1.過去の捻挫歴
捻挫したことがある足は、再度捻挫するリスクが上がります。靭帯・受容器組織が緩むことが背景にあります。
2.足関節可動性制限
背屈可動域が制限されている人は捻挫を起こしやすいとの報告があります。
3.筋力・筋バランス不良
足首周囲筋(前脛骨筋、腓骨筋、後脛骨筋など)が弱い、アンバランスな場合、捻りに対する制御が甘くなることがあります。
4.支持系の不整合(靴・インソール・地面)
適切でない靴・インソール・不安定な地面などは捻挫の誘因になりやすい。
5.疲労・集中力低下
後半になると動作が甘くなり、足首を不安定な状態で使ってしまうことがあります。
6.競技特性
ジャンプ・着地・急な方向変換などを多く含む競技(バスケットボール、バレーボール、サッカー、ハンドボールなど)は足首ケガ頻度が高いとされています。
整骨院ではどう対応するか

足首ケガを適切に処置・リハビリできれば、早期復帰・再発予防・慢性化防止につながります。整骨院でできるアプローチを、段階別にご紹介します。
1.急性期(直後~48~72時間)
・RICE原則:安静・アイシング・圧迫・挙上
・固定・支持:テーピング、包帯固定、サポーターなど
・除痛/炎症抑制:物理療法(超音波・低周波・マイクロ波など)
・腫脹制御:圧迫・マッサージ(リンパ促進方向)
※この段階では、過度な運動やストレッチは避け、まず安定化を優先します。
2.回復期(腫れ・痛みが落ち着いてきた段階)
・可動域回復:ゆるやかな関節可動域運動(背屈・底屈・回内・回外など)
・軟部組織のケア:筋・筋膜リリース、ストレッチなど
・支持構造強化:筋力トレーニング(等尺性・軽抵抗運動→動的運動へ)
・バランストレーニング:片足立ち・不安定面でのバランス運動
3.機能回復期(競技復帰を見据える段階)
・プライオメトリクス:ジャンプ・着地訓練
・方向転換トレーニング:ダッシュ・カット動作の反復
・競技特性に近い運動:実践動作シミュレーション
・テーピング/サポーター併用:負荷が高い時の保護
4.予防・定期フォロー
・可動性維持ストレッチ:足関節背屈・底屈・内外反方向
・筋力維持トレーニング:腓骨筋群、前脛骨筋、後脛骨筋など
・バランス訓練・プロプリオセプション
・動作改善指導:着地動作・重心移動・足運びなど
・装具・靴の見直し:インソール・サポーターレベル
まとめ
スポーツ領域での足首ケガは、捻挫・靭帯損傷が中心で、スポーツ傷害の中でも頻繁に起こります。統計的にも「スポーツ傷害のうち16~40%を足首捻挫が占める」などの報告があり、再発・慢性化のリスクも高いとされています。
整骨院では、受傷直後から段階的にアプローチを行い、可動域回復・筋力修復・バランス訓練・競技復帰支援まで対応できます。重要なのは、「ただ痛みを取る」だけでなく、「再び負傷しづらい身体作り」を見据えたケアです。
もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


膝のだるさの原因 千歳市青葉鍼灸整骨院

しゃがむと膝がだるいあなたへ
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「曲げると膝が重く感じる」「しゃがむと膝の奥がだるい・ジンジンする」ーー
特に立ち仕事をしている方にとって、このような「膝のだるさ・痛み」は日常の動作を辛くさせる大きな悩みです。今回は、しゃがみ動作で膝がだるくなる原因、整骨院でできるケア、そして日常で意識したいポイントをお伝えします。
しゃがむと膝がだるくなるとは?ーどのような症状が出るか
しゃがむ動作は、膝関節に大きな曲げ(屈曲)ストレスをかけます。その際、次のような感覚を訴える方が多いです。
・しゃがんだときに膝の裏~前面に張り・重さを感じる
・立ち上がる時に「じわっと疲れるような痛み」が出る
・深くしゃがめない、途中で止まるような硬さがある
・しゃがんだまま戻る時、膝の動きがゆっくりで支えづらい
・長時間しゃがんだ後にしばらく歩くと膝に違和感がある
これらの症状は、関節・軟骨・靭帯・筋肉・腱・滑膜といった構造全てが関係して起こり得ます。特に立ち仕事のように「屈伸・中腰・荷重移動」が頻繁な職種では、膝の疲労や負荷蓄積が進みやすくなります。
立ち仕事と膝への負荷
立ち仕事をしている方(工場・店舗・清掃・接客業など)は、日常的に以下のような要因で膝にストレスがかかります。
・中腰・かがみ作業:物を低く置いたり、床作業をしたりする際、膝を深く曲げる動作が増える
・長時間立位・荷重ストレス:膝にかかる体重負荷が持続的になる
・動きの多さ・屈伸動作:しゃがんだり立ち上がったりを繰り返す動線
・足場・床の硬さ:硬い床面やクッション性のない靴底は衝撃を増幅
・荷物の持ち上げ・持ち運び:重さを抱えた状態での膝屈伸は大きな負荷
こうした環境下で膝のクッション機能(軟骨・半月板・関節液など)が徐々に疲弊・劣化してくると、「しゃがむ→だるくなる」という症状が現れやすくなります。
膝に関する統計データから見る現実

膝の痛み・変性は、年齢や性別に関係なく広くみられる問題です。以下に信頼できる統計データを3つご紹介します。
1.世界的な変形性膝関節症の有病率
15歳以上を対象としたメタ解析で、膝の変形性関節症(OA)の有病率は16.0%、特に40歳以上では22.9%に達するという報告があります。(PMC)
2.膝痛(症状あり)の有病率
ある調査では、膝の痛みを訴える人の割合が46.2%に達したという報告があります。男女別では、男性32.2%、女性58.0%。(PMC)
3.日本での膝痛・変形性膝関節症関連データ
日本整形外科学会の変形性膝関節症診療ガイドラインによると、国内での膝痛の「有症状率」は32.7%という数値が報告されています。(日本海洋アカデミー)
これらの統計は、「膝の痛み・だるさを感じる人は決して少数ではない」ことを示しています。しゃがむと膝がだるい症状も、この膝痛あるいは膝変性の初期段階である可能性があります。
なぜ”しゃがむとひざがだるい”のか?ー原因とメカニズム

しゃがむと膝がだるくなる背景には、複数の要因が絡み合っています。主な構造・機能的な原因を以下に整理します。
1.軟骨・関節の摩耗・変性
膝関節の関節軟骨はクッションのような役割をしますが、長年の荷重ストレスで摩耗し薄くなると、屈曲時の滑りやクッション性が失われ、だるさ・違和感を招きます。特に変形性膝関節症はこの変性が進行した状態です。
2.半月板・関節内構造の損傷
半月板の断裂や損傷があると、膝を曲げた時に内部で挟まるような違和感・重さを感じることがあります。さらに、関節包や滑膜の炎症も併発しやすくなります。
3.筋力低下・筋バランスの乱れ
膝の周囲の筋肉、特に大腿四頭筋・ハムストリングス・内転筋などが弱くなると、膝を支える力が落ち、しゃがんだときの負担が筋肉で受けきれず、だるさや痛みに繋がります。
4.靭帯・腱の硬さ・拘縮
膝を曲げる際、太もも後面・ふくらはぎ・腸脛靭帯などが引っ張られるため、これらが硬い場合、膝屈曲時に抵抗感・だるさを感じやすくなります。
5.姿勢・骨盤・足関節連動異常
膝は脚・股関節・骨盤・足首と連動して動きます。たとえば、足首が硬い、股関節可動性が低い、骨盤アライメントが乱れていると、膝に過剰な動きやねじれを引き起こし、しゃがむと負担になることがあります。
整骨院でのアプローチ:しゃがみ動作を楽にするために

千歳市の青葉鍼灸整骨院では、あなたの膝を守りつつ、しゃがむ動作を改善するために以下のような施術・ケアを行うことが多いです。
〇初期評価と動作分析
しゃがむときの膝の形・膝軸のブレ・左右差・痛む角度・補正前後の変化などをチェックします。また、股関節・足関節の連動性や筋力バランスも評価します。
〇筋肉・筋膜アプローチ
・トリガーポイント療法:硬くなった筋・筋膜・靭帯などの組織を伸ばしたり緩めてだるさや誘発痛を減らす
・筋膜リリース:太もも前後・内側・腓腹筋などの滑走性を整える
・ストレッチング:腸脛靭帯、ハムストリングス、ふくらはぎなどをゆるめる
〇関節可動性改善
膝関節の屈伸可動域を改善する手技を入れます
〇補助療法・物理療法
・温熱療法・超音波・低周波などで炎症を抑え、循環を促す
・テーピングや膝サポーターで支持を補助
・補助具(フォームローラー・ストレッチポールなど)を使ったセルフ補助
〇運動療法・セルフケア指導
・筋力強化:大腿四頭筋、ハムストリングス、内転筋、体幹筋などを段階的に強化
・可動域訓練:膝の曲げ伸ばしを滑らかにする運動
・連動改善運動:股関節・足関節を使ったスクワット・ステップ運動
・日常姿勢指導:中腰姿勢を減らす工夫、動線の見直し、靴底調整など
まとめ
しゃがむと膝がだるく感じる症状は、立ち仕事をする方には特に現れやすい悩みですが、決して諦めるものではありません。膝・股関節・足関節・筋肉・靭帯・骨盤といった多くの構造が絡み合って起こる問題です。整骨院では、評価・手技・運動療法・日常指導を組み合わせることで、しゃがむ動作を少しずつ楽にできるようサポートします。お気軽にご相談ください。


学生の首の不調 千歳市の青葉鍼灸整骨院

千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
はじめに
授業中、黙って座っている時に「首が重く感じる」「肩甲骨あたりがだるくなる」「肩が張って集中できない」と感じる学生さんは、思っているよりも多いものです。
長時間同じ姿勢、ノートやスマホの使用、視線の向きなど、授業スタイルと密接にかかわっていることが多く、早めの対処が必要です。今回は、なぜ授業中にこうしただるさが出るのか、セルフチェックや整骨院でできるケア、日常で気をつけるポイントまでを解説します。
「授業中に首がだるくなる」の実態と原因

授業中は、黒板・スクリーン・教科書・ノートなどを見ながら長時間首を少し前に傾けたり、下を向いたりすることが多くなります。
具体的には
・顔や机の距離の不一致→無意識に首を前に出す
・教科書を下方向に置きすぎ→視線が下がって首に負担
・手書きノート作成で肩を丸める姿勢
・スマホやタブレットで画面を操作する時間
・座席の姿勢が悪い(深く座る、肘をつくなど)
これらが筋肉・関節・神経にストレスをかけ、「だるさ」「凝り感」「張り」を引き起こしやすくします。
首・肩甲骨付近の筋(僧帽筋・肩甲挙筋・菱形筋など)は、長時間の緊張や固まりですべりが悪くなることがあります。これが動きの制限やだるさ感につながります。
また、肩甲骨まわりの動きが弱いと、肩関節や首の負担が増大します。肩甲骨の後傾・内転運動が十分に出ていないと、肩と首の筋に先行して負荷がかかりやすくなります。(j-stage)
頭は重さがある部位ですので、前傾するだけで首への負担が急増します。学生では教科書やスマホ利用などによりこの傾向が強くなりがちです。実際、大学生を対象とした調査では、一般集団で首痛の有病率が23.1%であるのに対し、大学生では48~78%という高い割合が報告されています。
肩・肩甲骨の可動性が低いと、首の筋肉が代償して引っ張られやすくなるため、だるさにつながることがあります。肩痛・肩関節症の疫学データでは、肩痛の1ヵ月有病率は18.5~31%、1年有病率は4.7~46.7%と報告されており、肩周囲の不調は比較的頻度が高いとされています。(physiotutors)
・小中高校生・大学生を含む学生層でも、首痛・肩こりの訴えは少なくありません。例えば高校生を対象とした調査では、首・肩こりの有病率が23.7%と報告されています。
・また学部学生全体の筋骨格痛調査では、回答者のうち71.2%が”頸部痛”を最も頻度高く経験した症状と回答したとの報告もあります。(frontiers)
これらから、学生期における首・肩のだるさ・こりは無視できないテーマです。
セルフチェック:授業中に「怪しいサイン」を見逃さないために

下記チェックをやってみてください。該当が多いほど対策が必要と考えられます。
1.首の左右回旋
授業中、ふと首を左右に振ったとき、片側が回しにくい/引っかかる感じがある
2.首の前後屈
あごを胸に近づけたり、天井を見上げる時に詰まり感・張り感がある
3.肩すくめ・肩上げ
肩をすくめたり、耳に近づけるように力を入れると首・肩甲骨周辺がつっぱる
4.肩甲骨内転/外転(背中で肩甲骨を寄せる/開く)
腕を後ろに引いて肩甲骨を寄せる時に、背中が突っ張る
5.腕を前上方へ挙げる
肘を伸ばして腕を上げた時、肩甲骨・首に引っかかり感がある
6.長時間座っていて疲労感が強く出るか
授業後半になると首・肩甲骨まわりが重くなって動かしづらくなる
これらを記録しておくと、整骨院での最初の評価時に非常に役立ちます。
整骨院でできるケア・アプローチ
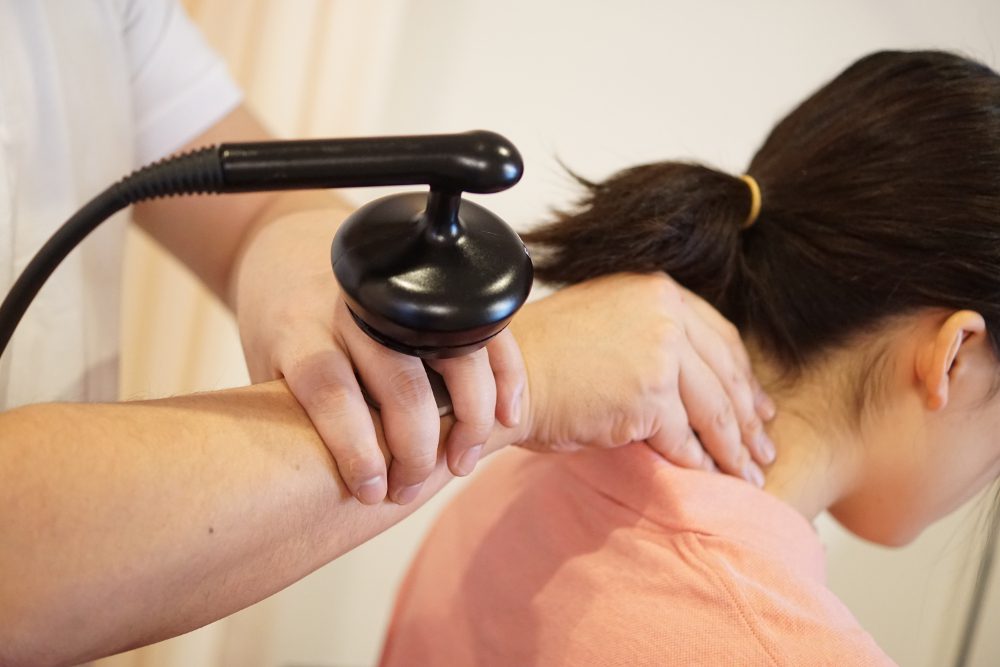
千歳市の青葉鍼灸整骨院では、授業中のだるさを軽減し、首・肩甲骨・肩回りの動きを取り戻すために、次のような施術や指導を行います。
〇視覚分析と姿勢評価
・授業時の座り方・机・ノート配置・画面高さを再現してチェック
・肩・首・背骨・骨盤のアライメントチェック
・動きやすさ、制限の出ている方向を詳細に把握
〇筋肉・筋膜アプローチ
・トリガーポイント療法:凝り固まったしこり点を指圧・緩和
・筋膜リリース:首から肩・肩甲骨周りの滑走性を改善
・ストレッチ:肩甲挙筋、僧帽筋、菱形筋、斜角筋、胸鎖乳突筋など
〇関節可動域改善
・頸部関節可動性改善
・肩甲骨・肩関節・胸椎連動可動性改善
〇補助療法・物理療法
・温熱療法・低周波・超音波などによる筋緊張緩和
・テーピングや支持具で姿勢を補助
〇運動療法・セルフケア指導
・姿勢改善エクササイズ:頭部後退運動(チンイン)、肩甲骨引き寄せ運動
・肩甲骨周囲運動:肩甲骨上下・内転動作を使う運動
・首の可動域訓練:ゆっくりと首を前後・左右に動かす
・簡易ストレッチ:授業合間に出来る首・肩のストレッチ
・休憩タイミング・姿勢切り替え
日常・授業中で意識したいセルフ対策
不調改善を早めるために日常的に出来る事を取り入れましょう。
1.座り方と机の高さ・視線調整
教科書・ノート・画面は目線に近い高さに。首を無理に傾けない配置を心がける。
2.こまめなルーティン休憩
50分授業なら、10分休憩で肩・首を伸ばす・立ち上がる動作を入れる。
3.スマホ・タブレット利用の制限
授業外のスマホ操作時間を意識的に長く利用しない。
4.軽いストレッチを兼ねた休憩動作
背伸び・肩回し・頭をゆっくり回すなど、間に挟む変化を作る。
5.バッグ・荷物の持ち方に注意
重いバッグを片肩にかけない・使い方を交互にする。
6.適度な運動習慣
部活・軽い運動、背筋・肩甲骨周囲筋を使う運動を入れる。
7.睡眠・枕の見直し
高さ・硬さがあっていない枕は首の負担になります。仰向けで首に無理のないものを選ぶ。
まとめ
授業中に首がだるくなるという悩みは、学生にとって決して珍しいものではありません。長時間同じ姿勢、視線・机の配置、スマホ・ノート操作などが重なって、首・肩甲骨・肩周囲にだるさや凝りを起こしやすくなります。整骨院では、姿勢の評価・筋膜・関節アプローチ・運動療法・セルフケア指導を組み合わせて、だるさを軽くし、授業中も快適に過ごせるようサポートできます。
もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


足を動かすと腰痛 千歳市青葉鍼灸整骨院

足を動かすと腰に痛みが出るあなたへ
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
今回は「歩く時、足を動かすと腰に痛みが走る」「長く立っていると腰が不快になる」など、足の動きと連動して出る腰の痛みでお悩みの方に向けてお話しします。
痛みを「腰だけの問題」と捉えず、足・股関節・骨盤などを含めた全体像で見ることが、改善への近道になります。
足を動かすと腰が痛くなるとは?ーよくある症状パターン
足を動かすと腰が痛む、という現象は、次のようなパターンで現れることが多いです。
・歩き始めに腰が引っかかる。動き出すと痛みが出る。
・階段の昇り降りで腰がズキッとする。
・立ち上がる時、足を前に踏み出すと腰に痛みが出る。
・長時間歩くと腰のだるさ・疲労感が強くなる。
・片足で体重を支えると腰の反対側に痛みが出る。
こうした症状が出る背景には、腰(腰椎・仙腸関節など)だけでなく、股関節・骨盤の動き、筋肉・筋膜の連動性、神経の圧迫・牽引などが複雑に関わっています。
腰痛・股関節痛の統計データから考える実情

まずは、腰痛・股関節異常の実態をデータで見てみましょう。
1.腰痛の普遍性(世界・国際的データ)
世界保健機関(WHO)のファクトシートによると、世界で6億1,900万人が腰痛で影響を受けており、非特異的腰痛が腰痛全体の約90%を占めるとされています。(世界保健機関)つまり、「腰痛」はごく一般的な症状であり、多くの人が人生で一度は経験する可能性があります。
2.日本における腰痛の有病率・訴訟率
日本の筋骨格系障害関連の統計では、生涯罹患率(これまでに腰痛を経験したことがある人)は約83.5%と推定され、ほぼ多くの人が腰痛を経験する。
また、ある調査では勤労者の年間腰痛発生率が54.4%に達し、そのうち85.7%が「非特異的腰痛(特定の器質的原因が明らかでないもの)」とされています。(日本の保険医療行政)
3.変形性股関節症(股関節異常)の有病率
股関節も、腰痛に次いで無視できない関節のトラブル領域です。ー日本では、X線診断による変形性股関節症の有病率は1.0~4.3%とされ、これは日本国内でおよそ120万~510万人もの人々が該当する可能性があるという数値です。
また、変形性股関節症の発症率(新規発生率)は、男女合わせて7.5/1,000人前後という報告もあります。(kokansetu.or.jp)
特に、日本人では寛骨臼形成不全(股関節の被覆が浅い骨格構造)が変形性股関節症の原因となるケースが多数を占めると指摘されています。
これらのデータからわかるように、腰痛・股関節異常は決して珍しい問題ではなく、しかも慢性化・合併症化しやすいため、早期対応や予防が非常に重要です。
なぜ足を動かすと腰が痛くなるのか?ー構造的・機能的な要因

足・股関節の動きがそのまま腰に伝わる構造的・機能的なつながりがあるため、不調が波及しやすくなります。以下に主な要因を解説します。
1.股関節可動性の低下
歩く・脚を蹴る・足を後ろに引くなどの動作では、股関節がスムーズに動くことが不可欠です。ところが、股関節の可動性が悪くなっていたり変形性股関節症などがあると、代償として腰・仙腸関節に過剰な動きが強いられ、痛みを招きます。
2.骨盤・仙腸関節の運動不良
骨盤は股関節・腰椎との仲介点です。左右の骨盤の傾き、ずれ、回旋不良があると、足の動きが骨盤を介して腰に歪みやストレスを伝えやすくなります。
3.筋肉・筋膜の連鎖と不均衡
腸腰筋、大殿筋、中殿筋、大腿前後筋群、ハムストリングス、腰背筋などが歩行などの動作で協調しながら働く必要があります。どこかの筋肉が弱い、固い、使いすぎて疲れていると、他部位(特に腰)に負荷が回ってしまいます。
4.腰椎・椎間板・仙腸関節への負荷・変性
股関節機能や骨盤バランスが崩れると、腰椎・椎間板・関節への負荷が増え、変性・椎間板の膨隆・関節滑膜炎などが生じやすくなります。
5.神経牽引・刺激
足の動きに関わる神経(腰椎神経、坐骨神経など)が腰部で圧迫や牽引状態にあると、足を動かす際に神経が刺激され痛みを引き起こすことがあります。
これらの要因は複数が混在することが多く、「足を動かすと腰が痛い」の根本原因を見極めるには、丁寧な評価が不可欠です。
整骨院でできるアプローチ:あなたの腰・股関節を支えるために

千歳市の青葉鍼灸整骨院では、痛みを抑えつつ、構造・機能を整えていくアプローチが可能です。以下に典型的な施術・ケア方法をご紹介します。
〇初期評価・動作分析
まず、歩き方・立ち姿勢・骨盤の傾き・左右差・可動域の差などをチェックします。脚を動かした時・片足荷重時・階段動作時など、症状が出る場面を再現することが大切です。
〇筋・筋膜へのアプローチ
・トリガーポイント療法・圧迫解除:硬いしこり(トリガーポイント)があればそこをゆるめ、関連痛を軽減
・筋膜リリース・ストレッチ:腸腰筋・大殿筋・ハムストリングス・腰背筋などを滑らかに動くように整える
〇関節可動性改善
手技で股関節や腰椎・仙腸関節周辺の軟部組織を緩め、関節の可動域を出していきます
〇物理療法・補助療法
・温熱療法・超音波・電気刺激などで筋の緊張を和らげる
・テーピングやバンドで支持を補助
・ストレッチ補助具・筋膜ボールなどの補助器具
〇運動療法・セルフケア指導
・股関節可動性向上運動(例:股関節回旋運動・足振り運動など)
・骨盤安定筋トレ(中殿筋・内転筋・体幹筋など)
・歩行指導・荷重移動の改善
・生活指導(荷重のかけ方、靴選び、歩き方、日常動作の見直し)
これらを組み合わせて、「痛みを和らげる+動きやすさを取り戻す」プランを段階的に進めていきます。
まとめ
足を動かすたびに腰が痛むという悩みは、決して「腰だけ」の問題ではありません。股関節・骨盤・筋肉・神経など複数の要因が絡み合い、痛みや可動域制限を生じさせています。
千歳市の青葉鍼灸整骨院では、評価・手技・運動療法・姿勢調整などを組み合わせて、痛みを和らげつつ、足から腰への力の流れを改善するサポートが可能です。統計からもわかるように、腰痛、股関節異常は多くの人の課題ですが、適切なアプローチを行えば改善・予防は十分に見込めます。もし気になる症状や困っている事などありましたら、お気軽にご相談ください。


首・肩甲骨の痛み 千歳市青葉鍼灸整骨院

首から肩甲骨の痛みで動かしづらい方へ
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
「首が回しにくい」「肩甲骨周りが固まって痛む」ーーそんな悩みを抱えていませんか?
首や肩甲骨は日常生活の動作と密接にかかわっており、不調が続くと家事や仕事、趣味の時間まで影響が出ます。今回は首~肩甲骨の痛みや動かしづらさについて、その原因や整骨院でできることをご紹介します。
首・肩甲骨の痛みと動かしづらさ
痛みを感じやすい動きには特徴があります。
・首を左右に振ると途中で止まるような硬さがある
・前に倒すとつまった感じ、後ろに反らせない
・肩を上げ下げすると肩甲骨の下や背中が重い
・腕を上げると肩甲骨の辺りが引っかかる
これは筋肉や関節の硬さ、神経刺激などが絡み合い、「痛み」と「動きの制限」が同時に出ているサインです。放っておくと可動域がさらに狭くなり、慢性化しやすくなります。
データからみる首・肩の不調

実は首や肩甲骨の不調はとても多くの人が経験しています。
・世界的に首の痛みを持つ人は人口10万人あたり約2,450人と推定され、女性に多い傾向があります。
・肩の痛みは地域住民の16%が経験しているとの報告もあり、決して珍しい症状ではありません。(pmc.ncbi.nlm.nih.gov)
日本では「首筋・肩こりの自覚率」が72.5%にものぼる調査結果も出ています。(prtimes.jp)
これらの数字からも、「首や肩の悩みは自分だけではない」とわかります。
首~肩甲骨の痛みの主な原因
1.筋肉の緊張や筋膜の癒着
長時間のデスクワークやスマホ姿勢で筋肉がこわばり、動きが悪くなります。
2.姿勢不良(スマホ首・猫背)
頭はボーリングの球ほどの重さがあり、前傾姿勢が続くと首や肩に大きな負担がかかります。
3.関節可動性の低下
肩甲骨と肋骨、首と肩の動きが連動しなくなると「引っかかる感覚」が出やすくなります。
4.神経圧迫
首の骨の変化や椎間板によって神経が圧迫されると、首~肩甲骨周囲に痛みや痺れが広がることがあります。
自分でできる簡単チェック

・首を左右に回した時に左右差がある
・上を向いたり下を向いた時に突っ張る
・肩をすくめると背中に痛みが出る
・腕を上げると肩甲骨が硬くて上がらない
これらが当てはまる場合、首や肩甲骨の可動域が制限されている可能性があります。
整骨院でできる事

千歳市の青葉鍼灸整骨院では、症状や状態に合わせて以下のような施術を行います。
・関節の動きを改善:頸椎や肩甲骨の動きをだす手技を行います。そうすると、首・肩まわりの筋肉も緩みやすくなります。
・筋肉・筋膜へのアプローチ:トリガーポイント療法、筋膜リリースなど
・物理療法:電気・温熱・超音波などで筋肉を和らげる
・姿勢指導・セルフケアの提案:背骨のストレッチ・肩甲骨を動かすエクササイズなど
症状の根本に働きかけることで、痛みの緩和と動かしやすさの回復を目指します。
青葉鍼灸整骨院での治療の流れ
①カウンセリング
ヒアリングをさせていただき、今どんなお悩みをお持ちなのかを確認します。
②アセスメント
身体の状況(姿勢、痛みの原因)を確認しながら、現在の状況を把握していきます。
③施術
痛みの原因となる筋肉、関節などに温熱治療器、高周波などを使ってアプローチします。
④エクササイズ
必要に応じてストレッチ、ピラティスなどを行い柔軟性を出していきストレスを改善します。
⑤プランニング
①~④を行った後に今後のプランを一緒に決めていきます。
日常で意識したいセルフケア
・1時間に1度は首や肩を回してリフレッシュ
・スマホやPCの画面を目線の高さに調整
・肩甲骨を寄せたり開いたりする軽い体操
・自分に合った枕で首の負担を減らす
・睡眠・休息をしっかりとる
これらを続けることで、再発予防にもつながります。
まとめ
首や肩甲骨の痛みは、多くの人が経験する”国民的な悩み”ともいえます。原因は筋肉・姿勢・関節・神経とさまざまですが、整骨院での施術とセルフケアを組み合わせれば、痛みを和らげて動きを取り戻すことは可能です。
もし「首や肩甲骨が動かしづらい」「毎日こわばりを感じる」と思ったら、早めにご相談ください。


ふくらはぎの痛み 千歳市青葉鍼灸整骨院

走っていてふくらはぎを痛めたあなたへーー整骨院からのアドバイスと対策
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
はじめに
「ランニング中にふくらはぎがピリッと痛んだ」「走った翌日にふくらはぎの張りが抜けない」「無理をして動いたら肉離れになってしまった,,,」といった経験は、ランナーや陸上選手、自衛官のように体力・持久力を求められる現場にいる方には決して珍しくありません。脚を前に出すたびにふくらはぎが痛むと、走力も日常動作も大きく制限されてしまいます。
千歳市の青葉鍼灸整骨院では、痛みを抑えるだけでなく、再発を防ぎつつ本来の柔軟性・筋力・使い方を取り戻すサポートが使命です。今回の記事では、ふくらはぎ痛(特にランニング関連のもの)に焦点を当て、起こりうる原因・リスク・セルフチェック・初期対応・整骨院での施術アプローチを順に解説します。
ランナー・陸上競技者における怪我・障害の統計データ

まずは、ランニング・陸上競技・大学運動部などを対象とした怪我・障害発生に関する統計を見て、ふくらはぎ痛もその中で決して稀なものではないことを確認しましょう。
1.大学運動部での部位別障害発生割合
UNIVAS(大学運動部活動におけるスポーツ外傷・障害傾向調査)によると、部位別の外傷・障害発生件数では「下腿(すね/ふくらはぎ)」が全体の17.2%を占め、運動部傷害の中で最も多い部位だったとの報告があります。(ユニバス画像)
2.マラソンランナーの傷害部位割合
マラソンをするランナーを対象とした調査では、部位別の傷害発生率を見ると、膝関節が最も多く(49.1%)、次いで足部(17.3%)、下腿部(=ふくらはぎ含む)9.9%というデータがあります。(エイチエスピーヘッス)
3.陸上競技選手におけるスポーツ傷害・障害の受傷歴割合
陸上競技ジュニア選手のスポーツ外傷・障害調査では、出場選手の70%前後が受傷歴を持っているという報告があります。すなわち、高い頻度で何らかのけが・不調が経験されており、ふくらはぎ痛もその一環として無視できるものではありません。
これらの統計は、「ランニング・陸上活動を行う人たちは、下腿・ふくらはぎも含めた下肢部位でのケガリスクが高い」という背景を示しています。
ふくらはぎを痛める原因・メカニズム

ふくらはぎに痛みが出る背景には、複数の要因が絡み合っていることが多くあります。以下に主な原因を挙げ、そのメカニズムを解説します。
筋肉・腱の過負荷・疲労性損傷(いわゆる”肉離れ・筋損傷”)
ランニングなどでふくらはぎ(腓腹筋・ヒラメ筋など)に強い張力がかかり続けると、筋線維の微小損傷が累積して痛みが出やすくなります。これが進行すると「肉離れ(筋腱部部分断裂・線維損傷)」へと至ることがあります。
アスリート調査によれば、筋損傷や肉離れはアスリートの受傷事例の中で非常に頻度の高いタイプであり、再発リスクも無視できません。
筋力アンバランス・柔軟性低下
疲労やトレーニング不足、休息不十分などでふくらはぎ・アキレス腱・足底筋群が硬くなると、走行中のストレスが集中しやすくなります。また、前脛骨筋(すね側)や他の筋肉の協調性が低下していると、ふくらはぎに代償的な負荷がかかることがあります。
血行不良・筋膜癒着
血流が滞ると疲労物質が除去されにくくなり、筋肉が緊張しやすくなります。また、筋膜の癒着・滑走不良があれば、筋肉の伸び縮みが制限され、部分的なストレス集中が痛みを引き起こします。
シンスプリント・疲労性骨ストレス反応
ふくらはぎ周辺(特に骨近く)への繰り返し負荷で、骨膜や骨そのものにストレスがかかると、シンスプリントや疲労骨壊死に発展することがあります。走行距離を急に増やしたり、硬い路面を長時間走ったりする際にリスクが上がります。
アライメント・動作フォームの問題
着地の衝撃吸収動作・膝・股関節の連動・足首・足指の使い方に問題があれば、ふくらはぎに負荷が集中しやすくなります。特に、接地衝撃が強い、ジャンプ動作・カーブ動作での膝捻り・過回内/過回外傾向があると、ふくらはぎにねじり応力・引き伸ばし応力がかかることがあります。
静脈性・神経性の要因(稀なケース)
稀ながら、静脈うっ滞・神経の圧迫(脛骨神経など)などが下腿痛・ふくらはぎ痛を引き起こすことがあります。これらは痛みの性質・他部位症状を伴うことが多いです。
セルフチェック・初期対応法

ふくらはぎ痛に気づいた時、早めに以下のようなチェックと対応を行うことで、重症化や長期化を防ぐ手助けになります。ただし、強い痛み・腫れ・歩行困難などの場合は、速やかに整形外科・専門機関の受診を推奨します。
セルフチェック例
・痛む部位・範囲を確認
筋腹(中間部)か腱部(アキレス腱付近)か、どのあたりが痛むかを指で押して確認する。
・痛みのタイミング・動作制限
走っている最中か、走った後か、ストレッチ時か、階段昇降時かなど、どの動作で痛むかを観察する。
・筋肉の硬さ・張りチェック
座った状態で足首をゆるく反らせたり、かかとを地面につけながらふくらはぎを伸ばしたりして、張りを感じるか確かめる。
・片足立ち・ふくらはぎ収縮テスト
痛みのある脚でかかとを上げ下げしたり、片足立ちをしてふくらはぎを使ったりしたときに、痛みが出るかをチェックする。
・歩行・蹴りだし時の違和感
つま先を蹴りだすような動作・ダッシュ・ストライド拡大などで痛みが強くなるか、左右差がないかをみる。
初期対応・セルフケア法
・安静・負荷制限
痛みの強い期間はランニング・跳躍・階段昇降などふくらはぎに強い負荷がかかる動作を控える。
・アイシング
痛む部位を冷やして炎症・腫れを抑える。15~20分程度。
・軽いストレッチ
痛みを誘発しない範囲でふくらはぎ・アキレス腱をゆるやかに伸ばすストレッチを行う。
・マッサージ・圧着ソックス
ふくらはぎ部のサポート力を出したり、むくみ・張りを抑えたりする補助具を使うのも有効な手段。
・段階的動き出し
痛みが引いてきたら、ウォーキング→ジョギング→ランニングへと段階的に戻していく。ただし、痛みが再発するようなら戻す。
・温熱刺激(痛みが落ち着いた時期に)
血流促進を目的として、温める(お風呂・ホットパック等)ことも効果が期待できる。
整骨院でのアプローチ・施術プラン

千歳市の青葉鍼灸整骨院では、患者さん1人1人の状態を丁寧に評価し、段階的な対応を通じてふくらはぎ痛の根本改善を目指します。以下は典型的なプラン例です。
・痛み部位(筋腹部・腱部・付着部)・圧痛点の確認
・筋肉の硬さ・張力感・筋膜癒着の確認
・可動域評価(足首・膝・股関節・骨盤)
・動作分析(ランニングフォーム・接地動作・足首使い方)
・筋力バランスチェック(ふくらはぎ・前脛骨筋・腓骨筋・ハムストリングスなど)
・他部位との連鎖評価(股関節・骨盤・背中など)
ふくらはぎ筋群(腓腹筋・ヒラメ筋・深部筋)・アキレス腱・筋膜癒着部位に対して、手技・リリース技術を使って緊張を取り除きます。
足関節、特に足首関節(距腿関節・下腿腓骨関節など)および膝関節の滑走性・可動域を改善し、負担分散を図ります。
痛み期にはテーピングや補助具を使って、ふくらはぎやアキレス腱にかかるストレスを軽減しつつ、動きをサポートします。
痛みが落ち着いてきた段階で、以下のようなトレーニングを行います。
・ふくらはぎ筋(腓腹筋・ヒラメ筋)強化:かかと上げ運動、段差を使った緩やかな昇降運動など
・下肢全体バランス訓練:片足立ち、足部安定性訓練
・股関節・体幹強化:ランニング時の衝撃伝達をスムーズにするため
・動作改善指導:ランニングフォーム修正、足着地の改善、接地時間短縮など
ウォーキング→ジョギング→軽いインターバル走→通常ランニング、と段階を踏んで負荷を戻していきます。特に、痛みが再発しないように慎重に段階設定を行います。
痛みが改善した後も、定期的なストレッチ・筋力トレーニング・評価を継続し、ふくらはぎを含む下肢全体の柔軟性とバランスを維持していきます。
もし痛みが長引く・筋断裂が疑われる・腫れ・歩行困難・神経症状を伴う場合は、整形外科での画像診断(MRI、超音波等)や専門医との連携も視野に入れます。
まとめ
走っていてふくらはぎを痛めることは、多くのランナー・陸上競技者にとって身近なリスクです。放置すると慢性化・再発を起こしやすく、走力やパフォーマンス低下にもつながります。しかし、適切な評価と段階的アプローチで、多くの場合は改善が可能です。
千歳市の青葉鍼灸整骨院では、痛みの原因を見極めながら筋膜調整・可動性改善・筋力強化・動作修正を組み合わせて、ふくらはぎの痛みを軽減し、次も走れる身体へ導くサポートを致します。もし「ふくらはぎが痛む」「走ると張る」「痛みで練習できない」などのお悩みがあれば、お気軽にご相談ください。一緒に、安全に、しなやかに走れる体を目指していきましょう。


膝裏が痛い原因 千歳市青葉鍼灸整骨院

膝を曲げると”膝裏”が痛いあなたへーー整骨院からのアドバイスと対策
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
はじめに
「しゃがむと膝の裏側がピリッと痛む」「階段を降りる時、膝裏に重だるさを感じる」「膝を曲げると奥の方に違和感が出る」ーーこのような症状に悩んでいる方は意外と多くおられます。膝の痛みというと膝の前や内側・外側が注目されがちですが、後側(裏側/膝裏)の痛みは、原因が複雑だったり見過ごされたりしやすい部位でもあります。
膝裏の痛みは、筋肉・腱・靭帯・関節包・滑膜・半月板後角・神経・血管・嚢胞(ベイカー嚢胞など)など、多様な構造が関わる可能性があります。今回の記事では、まず膝痛に関する統計データを示し、その上で「膝裏痛」が起こる原因・見分け方・セルフケア・整骨院でできる対処法を体系的に解説します。
膝痛・変形性膝関節症に関する統計データ

膝痛そのもの、また膝の変形性関節症(OA)は世界的にも高頻度な健康問題です。以下のデータを見て、「膝痛は無視できないもの」であることを理解しておきましょう。
1.変形性膝関節症(膝OA)の世界的有病率
年齢15歳以上を対象としたメタ解析では、膝OAの有病率は約16.0%と報告されています。(サイエンスダイレクト)
2.日本における慢性膝痛の頻度(40~79歳)
日本の中高年を対象とした疫学研究では、慢性膝痛を訴える人の割合は10.7%と報告されています。(PMC)
3.変形性膝関節症(X線像との関連)
日本の調査によれば、X線で関節変形所見(KL分類)を認め、なおかつ膝痛を伴う人の割合は26.1%にも達するとされています。(Oarsijournal)
これらの統計から、膝痛・変形性膝関節症は決して稀なものではなく、年齢とともにリスクが高まることがわかります。ただし、これらはいずれも膝痛全体の統計であり、「膝裏痛」に限定したデータは比較的少ないため、個別の原因を探ることが重要です。
膝を曲げた時裏側に痛みが出る主な原因・構造

膝を曲げると裏側に痛みが出る場合、次のような構造・原因を疑うことが参考になります。ただし、診断は専門的評価が必要です。
膝裏には大腿二頭筋・半腱様筋・半膜様筋など、ハムストリングス群の腱・筋が付着しています。これらが硬くなっていたり、繰り返しストレスを受けたり、付着部に炎症が起きると、膝を曲げた時に”張り”や”痛み”として感じられることがあります。
関節包や滑膜、後方の靭帯組織(後縁部)などが過緊張・癒着・炎症を起こすと、膝を屈曲した際に裏側の組織が引き伸ばされ痛みが出やすくなります。
膝の後ろ(膝窩部)に液体が溜まる嚢胞(ベイカー嚢胞)ができることがあります。小さければ目立たないこともありますが、曲げると膝裏が膨らんだり張った感じや痛みを生じやすくなります。
膝関節の内・外側半月板後角(後方端)が損傷・変性を起こすと、膝を曲げた時に関節内構造が圧迫・牽引されて裏側痛や違和感が出ることがあります。
後十字靭帯が伸びたり損傷を受けたりすると、特に膝屈曲位で後方支持力が弱まり、膝裏・後方部に痛みや違和感を覚えることがあります。
ふくらはぎの腓腹筋や膝裏近傍筋膜組織の硬さ・癒着が、膝を曲げる際に裏側のテンションをかけて痛みを誘発することもあります。
まれに、膝裏の神経(膝窩神経など)、滑液包炎、血管の問題(静脈うっ滞など)が痛みの原因になることも考えられます。
上記のどの構造が主因かは、問診・動作観察・整形的検査・徒手検査・可動域評価などを組み合わせて見極める必要があります。
膝裏痛を見分けるためのセルフチェック・注意点

1.痛みの出る角度・動作を確認
膝を浅く曲げた時/深く曲げた時/伸ばした時、どの曲げ角度で痛みが出やすいかを比べてみる
2.圧痛部位の確認
膝を軽く曲げた状態で、膝裏(膝窩部)、ハムストリングス付着部、関節包後縁、後十字靭帯部に指で押してみて痛みが出るかどうか。
3.可動域チェック
膝を曲げた/伸ばした範囲で異常な制限や引っかかり・つっぱる感じがないかをみる。
4.膝の後方膨隆の有無
膝裏が少しふくれている、膨らみ感がある(ベイカー嚢胞の可能性)かどうかをみる。
5.ハムストリングスの硬さをチェック
仰向けで片足を伸ばし、膝を曲げた状態でその脚を伸ばす時の裏腿の張りを確認する。
6.動的負荷での再現性確認
しゃがむ・階段降り・運動開始/終盤などで痛みが増すかどうかを確認する。
注意すべきサイン(受診目安)
・痛みが急激で強い
・膝に腫れ・熱感がある
・膝が伸びなくなる/曲げられない
・膝がぐらつく・不安定感が強い
・痛みが1週間以上改善しない
これらのサインがあれば、整形外科でMRIやレントゲン撮影を含む精査を受けることが賢明です。
膝裏痛へのセルフケア・初期対応法

痛みを悪化させないため、まずできる対応を取り入れておきましょう。
・安静・過負荷回避
痛みが強い時は、深いしゃがみ・激しい運動・負荷の高い動作を控えて膝にかかるストレスを減らす。
・アイシング
炎症・腫れを伴う場合は、膝裏を氷パックや冷湿布で15~20分程度冷やす
・軽めのストレッチ
裏腿(ハムストリングス)・ふくらはぎ・腓腹筋など、痛みのない範囲でゆるやかに伸ばす。ただし、痛みを誘発するようであれば中止。
・膝サポーター・軽めのテーピング
膝裏の動きを少し支えるようなサポーターや、軽度の補助テーピングを併用することも有効です。
・動作/姿勢の見直し
膝を深く曲げる動作の減少、正しいしゃがみ・歩き方(膝裏への負荷を抑える意識)を心掛ける。
・血行促進・温熱刺激
痛みの落ち着いている時期には、温めて筋肉の柔軟性を促す工夫も取り入れましょう。
これらのセルフケアは応急的な対応として有効ですが、根本改善には整骨院・施術機関での評価と治療が有用です。
整骨院での対策・施術プラン
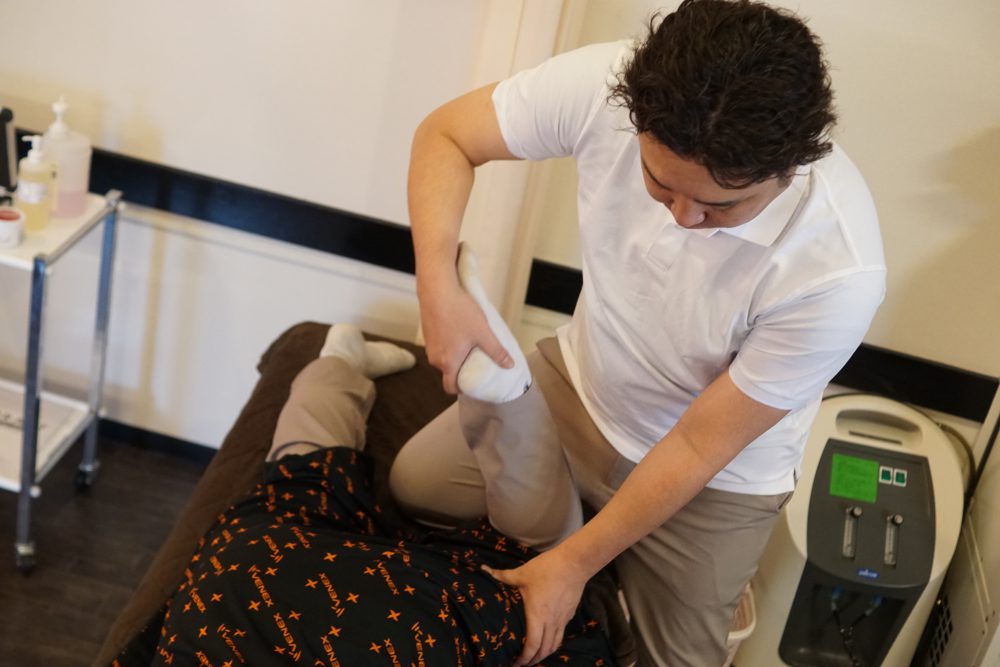
千歳市青葉鍼灸整骨院では、膝裏痛に対して以下のような段階的アプローチが考えられます。
1.精密な評価・アセスメント
・痛み部位(圧痛、可動域、張力、柔軟性)
・膝関節アライメント(屈曲・伸展軸ずれ)
・股関節・足関節・骨盤との連鎖関係
・筋力バランス評価(ハムストリングス・大腿四頭筋・腓腹筋・殿筋群など)
・動作分析(しゃがみ・立ち上がり・階段・歩行)
・必要に応じて徒手検査(半月板テスト・後十字靭帯テスト・可動性テスト等)
2.軟部組織アプローチ・筋膜リリース
ハムストリングス、腓腹筋、筋膜癒着、腱付着部などの過緊張・癒着を手技で緩め、裏側へのストレスを減らします。
3.関節可動域改善
関節包・関節滑走性の改善を図る手技などを行い、屈曲・伸展時に痛みが出にくい滑らかな動きを回復します。
4.補助的サポート・テーピング
必要に応じてテーピングや軽度矯正を併用し、膝裏部への過剰な引っ張り・ストレスを軽減します。
5.筋力強化・制御訓練
痛みが緩和した段階で、以下のような運動を導入します。
・殿筋・股関節制御運動(下肢アライメントの安定化)
・バランストレーニング(片足立ち、安定性向上訓練)
・動作指導(しゃがみ・立ち上がり・階段動作での膝裏負荷を抑えるコツ)
6.段階的復帰・負荷増強
痛みが安定してきた段階で、日常動作や運動への復帰を支援し、徐々に負荷をあげていきます。
7.メンテナンス・フォローアップ
完治後も、定期チェック・ストレッチ・筋力調整を継続して再発を防ぎます。
8.他科連携(必要時)
改善が見られない、膝裏に腫れ・ロッキング・可動域制限が強いなどの場合は、整形外科との連携でMRI・超音波・診断的検査を行うこともあります。
まとめ:メッセージ
膝を曲げると裏側に痛みが出る症状は、「見えにくい」「原因が多数ある」「痛みが長引きやすい」という性質を持ちます。しかし、放置すると動きにくさや他部位への代償動作を誘発することもあります。痛みが軽いうちから適切なケアを始めることが重要です。
千歳市の青葉鍼灸整骨院では、問診・評価を丁寧に行い、膝裏の構造へのアプローチ、可動性改善、筋力調整、動作指導を組み合わせて症状改善を目指します。セルフチェック・初期ケアを併用していくことで、痛みの軽減と再発予防につなげられます。
もし「膝裏が曲げると痛む」「何をしても違和感が消えない」などのお悩みがあれば、お気軽に当院へご相談ください。一緒に、膝裏の痛みを和らげ、快適な動きを取り戻すサポートをさせていただきます。


膝の外側が痛い方へ 千歳青葉鍼灸整骨院

膝の「外側」が痛むあなたへーー整骨院からのアドバイスと対策
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
はじめに:膝の外側痛、意外と見逃されやすい不調
階段を降りる時、歩いている時、ジョギング中、あるいは日常動作で「膝の外側」が痛むことはありませんか?膝の痛みは多様な部位で出現しますが、外側部に痛みが出るケースは原因が多岐にわたるため、原因を正しく把握し、適切なケアを行うことが重要です。
「外側が痛い」と感じるものの、整形外科で「異常なし」といわれてしまった、あるいは湿布や痛み止めでごまかしてきた,,,という方も多いでしょう。しかし、痛みを放置すると、膝の機能低下や悪化につながる可能性があります。
今回の記事では、膝外側痛の原因とメカニズム、セルフチェック・セルフケア法、千歳市の青葉鍼灸整骨院でできるアプローチを段階的にご紹介します。読者の方が「なぜ痛むのか」を理解し、改善への道を歩みやすくなるよう、丁寧に解説します。
膝痛・膝の外側痛をめぐる統計データ

まずは、膝全体、ひいては膝痛・変形性膝関節症(OA)をめぐる統計を確認し、「膝の痛みは多くの人に共通する問題」であることを実感して頂きましょう。
1.成人における膝痛の有病率:25%程度
膝痛を訴える成人は、だいたい25%前後と報じられています。(AAFP)すなわち、4人に1人程度の割合で膝に何らかの不調を抱えている可能性があるということです。
2.変形性膝関節症(膝OA)の世界的有病率
全世界で、年齢15歳以上の人を対象にしたメタ解析では、膝OAの有病率は約16.0%と報告されています。(PMC)特に、40歳以上になるとこの割合はさらに高くなります。
3.膝OAの負担・影響:全世界で5.95億人に上り、全人口の約7.6%にあたるとの推計もあります。膝は最も影響を受ける関節の1つです。(ランセット)
これらの数字から、膝の痛みは決して「自分だけの問題」ではなく、多くの人が直面している共通課題であることがわかります。そして、部位を特定した(例えば外側)痛みであっても、無視せずに適切に対処することが重要です。
膝の外側が痛む原因・メカニズム

膝の「外側」に痛みが出る時、考えられる代表的な原因と、それぞれがどのように痛みを発生させるかを見ていきましょう。
1.腸脛靭帯(ITB)症候群
スポーツや長距離走などで頻出する原因です。腸脛靭帯は大腿筋膜張筋~膝外側部を斜めに走る靭帯で、膝を屈伸・屈曲伸展動作をする際に大腿骨外側顆部に滑走・摩擦を起こすことがあります。特に膝屈曲・伸展時に外側部に「擦れる」ような負荷がかかると、腸脛靭帯周囲の滑走不良・炎症・微細損傷が起こり、痛みとして感じられます。
2.外側半月板損傷
半月板は膝関節内のクッション役割を果たしていますが、捻り負荷や急激な動作、長期の摩耗などで外側半月板に損傷・変性が起こると、動作時に「外側に痛み」や「引っかかり感」が出ることがあります。
3.関節軟骨摩耗・変形性関節症(外側型・混合型)
変形性膝関節症といえば内側型が目立つことが多いですが、O脚変形や他のアライメント異常があれば外側関節面にも荷重ストレスがかかり、軟骨すり減りや変性が進み、膝外側にも痛みが出るケースがあります。
4.関節包・滑膜の炎症
膝外側の関節包・滑膜部にストレスがかかれば、滑膜炎・関節包の張力異常・浮腫性変化が起こることがあり、これが痛みを引き起こすことがあります。
5.腓腹筋・腓骨筋群の過緊張・筋膜連鎖
ふくらはぎの腓腹筋、腓骨筋、さらには膝外側支持に寄与する筋肉・筋膜の過緊張・癒着が、膝関節外側への牽引・ストレスとなることがあります。
6.アライメント異常・荷重偏位
O脚変形、膝外反傾向、股関節/足関節からの連鎖不良があると、荷重線が膝の外側によったり、膝外側の構造に負荷をかけやすくなることがあります。
これらの原因は単独で発生することもありますが、実際には複数要因が混在して痛みを引き起こしていることが多いです。
セルフチェックと初期対応方法
膝外側痛を感じている方向けに、ご自身でできるチェック・対応方法を以下にご紹介します。ただし、痛みが強い、腫れ・熱感・関節が動かしにくい・明らかな怪我が思い当たる場合は、医療機関の受診も検討すべきです。
・圧痛確認
膝を軽く屈曲させた状態で、膝の外側縁、腸脛靭帯の付着部、大腿骨外顆付近、外側関節列隙を指で押してみて痛みが出るか確認。
・屈伸動作での痛み
階段を降りる・しゃがみ・立ち上がり・歩行などで外側に痛みが出るか観察する。
・腸脛靭帯ストレッチ時の張り/違和感
伸ばした太ももの外側・臀部に張り感を感じるかどうかをチェック。
・O脚傾向・アライメント確認
立位で両足の間隔、膝・足首の位置関係を鏡で観察。脚のズレ・外反傾向がないかをチェック。
・筋バランス確認
ふくらはぎ・腓骨筋や外側支持筋(外側広筋・腸脛靭帯支える筋)に力を入れた時、痛み・違和感が出るかどうか。
・負荷軽減/休息
痛み出している時は無理な運動や過度な膝屈伸を控え、膝にかかるストレスを軽くする。
・冷却(アイシング)
炎症期には15~20分程度、膝外側部を冷やすことで炎症・腫れを抑える。
・ストレッチ
腸脛靭帯、外側大腿四頭筋、腓骨筋群の軽いストレッチを痛みの出ない範囲で行う。
・サポーター・テーピング
膝外側のサポート感を出すようなサポーター、または適切なテーピングを併用し、膝関節の不安定な動きを抑える。
・歩行・姿勢意識
痛みの出ない範囲で、支持筋の軽い筋トレ(外側広筋、腓骨筋、股関節外転筋など)を行う。ただし痛みが悪化するようなら中止。
これらはあくまで応急的・基礎的な対応です。根本改善には正確な評価と段階的な施術が必要です。
整骨院でのアプローチ

千歳市の青葉鍼灸整骨院では、以下のようなステップで膝外側痛に対してアプローチを進めます。
1.評価・アセスメント
・痛みの正確な部位(圧痛点・可動域の制限部位)を確認。
・膝アライメント・軸ズレの評価
・股関節・足関節・骨盤の連鎖評価
・筋力バランスチェック:腸脛靭帯支える筋、外側支持筋、ふくらはぎ筋群など
・歩行・動作分析(しゃがみ・ステップ動作など)
2.軟部組織調整・筋膜リリース
腸脛靭帯・大腿外側筋・腓骨筋・外側支持筋群・ふくらはぎ筋など、過緊張・癒着の疑われる部位に対して、筋膜リリースや手技で弛緩処置を行います。
3.アライメント調整・荷重再配分
O脚・外反傾向がある場合は、脚のズレ、股関節・足関節からの連鎖調整、必要に応じてテーピングなどの併用を行います。
4.筋力強化・運動指導
特に以下のような筋力・コントロール系トレーニングを取り入れます。
・外側支持筋強化:外側広筋、腸脛靭帯支持に関与する筋の収縮訓練
・股関節外転筋訓練:大腿外側を安定させ、膝荷重線を改善する
・バランストレーニング:片足立ち、不安定面上での制御トレーニング
・歩行・ステップ動作指導:膝外側にストレスをかけない正しい動作フォームを習得
5.物理療法・補助療法
痛み・炎症期には、超音波、温熱療法、微弱電流治療、マイクロ波などを併用し、疼痛軽減・血流改善を図ります。
6.段階的リハビリと復帰支援
痛みが落ち着いたら段階的に運動強度を上げていき、日常復帰/スポーツ復帰を目指します。
7.メンテナンス・再発予防
痛みが改善しても、再発させないために定期的なチェック・ストレッチ、筋力維持・調整を継続していきます。
8.必要時の他科連携
外側痛が改善しない、腫れ・引っかかり感・ロッキング・動かせない範囲があるなどの症状を呈する場合は、整形外科でのMRI/レントゲン検査や専門医との連携を検討します。
最後に
膝の外側の痛みでお困りの方は、早めにご相談ください。「痛みを無くすだけでなく、安心して動ける膝」を一緒につくっていきましょう。


膝の内側が痛い方へ 千歳青葉鍼灸整骨院

膝の内側が痛む方へーー整骨院からのアドバイスと対策
千歳市の日常やスポーツでのケガ、交通事故後のムチウチなどを施術する整骨院。
青葉鍼灸整骨院の五十嵐です。
なぜ「膝の内側」が痛むのか?
膝の痛みは、部位によって原因や対応が異なることが多く、その中でも膝の内側に痛みを感じるケースは意外と頻度が高く、生活やスポーツに支障をきたす方も多くおられます。
「歩くと膝の内側がズキッとする」「階段降りると膝の内側が痛む」「運動後、膝を内側に押すような痛みが出る」などの症状は、軟部組織・骨・靭帯・関節包・軟骨構造・筋肉バランスなど、複数要因が絡んでいる可能性があります。
整骨院としては、痛みを和らげるだけでなく、再発しにくい膝の使い方・姿勢・筋バランスを整えることが目標です。今回の記事では、膝の内側痛の背景、原因、セルフケア、予防法、整骨院でできるアプローチを中心にご紹介します。また、膝痛に関する統計データも交えて、お伝えしていきます。
膝痛・内側痛に関する統計データ(日本・世界規模での傾向)

以下、膝痛全体や変形性膝関節症、痛み部位分布に関する統計を挙げます。
1.慢性膝痛の有病率(日本・中高年層)
日本の中高年(40~79歳)を対象とした疫学研究では、慢性膝痛を訴える人の割合は、10.7%と報告されています。このデータは、膝痛が比較的広範囲に存在する健康課題であることを示しています。(PMC)
2.日本における膝関節症と症候性膝痛の傾向
日本の大規模コホート研究”ROAD調査”などによれば、X線的な膝関節の変形(変形性関節症:OA)を持つ人の割合は高く、膝痛を伴う人、つまり症候性変形性膝関節症(痛みを伴う膝OA)の割合は、一定割合存在することが指摘されています。また、女性、年齢、肥満などがリスク因子としてしばしば挙げられています。
3.膝痛発症率・男女差・全体割合
米国を含む複数国の研究では、成人の膝痛訴える割合(有症状性膝痛)は約25%程度といわれています。(AAFP)
さらに、X線的な変形や痛みの発生リスクを追った縦断研究では、年齢や性別・BMI・生活様式が影響を与えると報告されています。
これらの統計を背景に、「膝痛(特に内側痛)」が決して稀なものではなく、多くの人にとって身近な問題であることを理解して頂けると思います。
膝の内側痛が起こるメカニズム・関係因子

膝の内側が痛む場合、注目すべき主な構造・要因を以下のように整理できます。
1.内側側副靭帯(MCL)のストレス
膝の内側を支える主要な靭帯であるMCLは、膝が外側から押されるような力を受けた時に緊張します。スポーツでの接触や急な方向転換、膝関節の不安定性があれば、この靭帯にストレスがかかりやすくなります。
2.内側半月板・半月板損傷
半月板は膝のクッション・安定化構造として働きます。内側半月板に損傷・変性があると、膝の内側に疼痛や引っかかり感・違和感が出ることがあります。特に膝を曲げたり捻じったりする動作で症状が強くなることが多いです。
3.軟骨摩耗・変形性膝関節症(内側型膝OA)
膝関節の内側には荷重がかかりやすく、変形性関節症(OA)の進行もこの部位で目立つことがあります。内側関節面の軟骨すり減り、関節列隙(関節の隙間)が狭くなる変化が進むと、特に荷重時に内側部に痛みが出やすくなります。実際、X線変形所見を持つ人と痛みを伴う人は相関性が指摘されています。
4.アライメント(膝の傾き・軸・ずれ)・歩行運動連鎖
O脚傾向、膝内旋・内転方向のずれ、股関節/足関節からの連鎖異常などがあると、膝の内側にかかる荷重・ストレスが増えやすくなります。荷重ラインが本来より内側に入り込み、内側軟部組織に負荷が集中するパターンです。
5.筋力バランス・支持組織の弱さ
内側支持に関わる筋肉(内側広筋・内転筋群・大腿四頭筋全体・ハムストリングスや腓腹筋など)や靭帯・腱の協調が悪いと、動作中に膝の安定性が低下し、その結果、内側部への過負荷が起きやすくなります。
6.過負荷・反復ストレス
歩行・階段昇降・ランニング・重量物の持ち運びなど、日常動作の反復ストレスが、もともと弱い内側部組織に蓄積され、痛みを引き起こすことがあります。特に変形性変化が進行傾向にある方では、症状が発症・憎悪しやすいです。
また、痛み部位が「内側か、広く散らばってか」などによって臨床像や対応の方向性が変わるという研究もあります。たとえば、慢性膝痛患者を対象とした調査では、痛みの位置(内側・外側・前方・後方など)により機能性や疼痛・運動制限・生活の質への影響が異なるという報告もあります。
さらに、内側荷重を示す力学指標(KAM:膝内反モーメント)と痛み強度との関連を分析した研究でも、KAM指数が痛みと相関する可能性が示唆されています。
これらを総合すると、膝の内側痛は「構造変化✖荷重バランス✖筋肉/靭帯支持力✖動作連鎖」の複合影響で起きやすく、また一因だけを治療しても十分な改善が得られにくいことが多いです。
整骨院でのアプローチ

千歳市の青葉鍼灸整骨院では、以下のようなステップで膝内側痛にアプローチしていきます。
1.評価・アセスメント
・痛み部位の明確化(圧痛・可動域異常・不安定性)
・膝のアライメント・軸ズレ評価
・股関節・足関節・骨盤の連鎖評価
・筋力バランスチェック(内側広筋・大腿四頭筋・内転筋・ハムストリングスなど)
・日常・動作パターン分析(歩行・階段昇降・しゃがみ動作など)
2.筋膜リリース・軟部組織調整
膝周囲、太もも・ふくらはぎ・腸脛靭帯・膝包・内側靭帯周辺など過緊張・癒着が考えられる部位を筋膜リリースや手技で調整します。
3.関節モビライゼーション(可動域誘導)
膝関節・脛骨・大腿骨間の滑走性改善、内側関節間隙への荷重誘導など、関節可動域の改善を図ります。
4.アライメント調整・支持性強化
O脚傾向・膝内旋・外旋ずれを戻して股関節が使えて殿筋が働きやすい位置での安定性を体の感覚として認知してもらえるように刺激を入れます。
5.物理療法・補助療法
痛みや炎症期には、超音波治療・マイクロ波・ホットパック・微弱電流治療などを併用することもあります。
6.定期メンテナンス・フォローアップ
痛みが落ち着いた後も、定期的なチェックとメンテナンス(柔軟性維持・筋力調整)を行い、再発防止を図ります。
7.他科連携の判断
もし内側痛が強く、改善が見られない場合や「引っかかる感じ」「腫れ・膝ロッキング・膝の引き伸ばし不能」などの症状があれば、整形外科で半月板損傷・靭帯損傷・変形性変化の画像検査を検討すべきです。
まとめ
・膝の内側に痛みを感じる方は、靭帯・半月板・軟骨変性・アライメント異常・筋バランス不良など複数因子が関与している可能性があります。
・統計データからみても、膝痛(特に加齢者・中高年層での膝関節症)は比較的高頻度な健康課題であり、その中で内側痛を訴える方も一定数存在します。
・整骨院では、筋膜・軟部組織調整、関節可動域改善、アライメント調整など組み合わせて改善を目指します。
・痛みが強い・長く続く・膝が引っかかる・動くが制限されるといった場合は、早めに専門医との連携も視野に入れましょう。
もし気になる症状や困っている事などありましたら、お気軽にご相談ください。